Тахіаритмія синусова у дітей, причини появи, симптоми, діагностика

Прискорення або ж уповільнення роботи серця. а також неоднакові проміжки часу між скороченнями явище в кардіології не таке вже й рідкісне. Порушення такого роду можуть бути фізіологічними, і зустрічатися при психоемоційному перенапруженні, при лихоманці. викликаної інфекційними агентами і в деяких інших ситуаціях (порушення ритму і частоти можуть спостерігатися і в сильну спеку, коли електроліти втрачаються у великому обсязі і не заповнюються).
Подібні порушення частоти і ритму скорочень не становлять особливої загрози, і, як правило, швидко проходять без будь-якого лікування. Однак в деяких випадках такі порушення можуть маскувати ряд досить серйозних патологій, тому синусові тахиаритмии в дитячому віці потребують додаткового обстеження з метою точної діагностики стану, яке призвело до порушень ритму.
Що зазвичай мається на увазі під терміном тахиаритмия? Відмінності від тахікардії
При тахіаритмії спостерігається відразу два порушення ритму. По-перше, тахікардія. Це занадто висока частота серцевих скорочень, часто 100 в хвилину і більше. По-друге, аритмія. Це теж порушення ритму, але дещо іншого роду - при цій патології частота скорочень може залишатися в межах норми, але ось проміжки між скороченнями різні.
У нормі ж ці проміжки повинні бути практично однаковими, відмінності у часових проміжках між скороченнями мінімальні.
Для того, щоб зрозуміти, що в ув'язненні після проведення електрокардіографії означає фраза «синусовий», потрібно знати особливості будови і функціонування провідної системи серця. Ця система забезпечує скорочення серцевого м'яза незалежно від зовнішніх впливів.
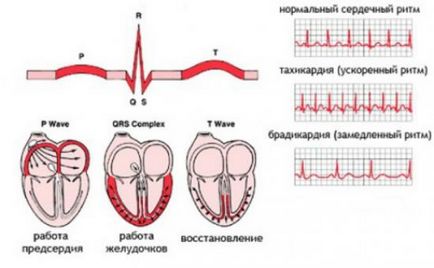
Водієм ритму першого порядку вважається синоатріальний вузол (він же синусовий вузол), який в нормі забезпечує безперебійну і ритмічну роботу головного насоса організму. У разі появи будь-яких відхилень у роботі синусового вузла, роль водія ритму бере на себе атріовентрикулярний вузол.
Він також здатний генерувати необхідний для скорочення серцевого м'яза вузол, але генерує імпульси з меншою частотою, що проявиться брадикардією. Наступним елементом провідної системи серця є пучок Гіса. Це утворення також здатне генерувати імпульси, проте їх частота дуже низька для забезпечення нормальної гемодинаміки.
Таким чином, синусові порушення ритму виникають в природному місці генерації імпульсів. Нерідко такі порушення викликані стресовими ситуаціями, порушеннями в електролітному складі крові, або ж підйомом температури тіла.
Тахіаритмія - можливі механізми виникнення
Умовно всі тахиаритмии можна розділити на виникаючі як наслідок порушення освіти електричного імпульсу в провідній системі серця. і як результат проблем з процесами проходження електричного імпульсу по провідній системі.
Порушення проведення імпульсу зустрічаються набагато частіше, при цьому синоатріальний вузол нерідко працює правильно, ритм синусовий, але ось з проведенням збудження по шляхах провідної системи виникають проблеми, що і веде до порушення ритму серцевої діяльності. Сприяти виникненню порушень проходження імпульсу по провідній системі можуть такі її особливості:
Неоднорідність рефрактерности або ж провідності в декількох відділах провідної системи, особливо сприятливий варіант для розвитку тахіаритмій складається в тому випадку, якщо ці дві ділянки потенційно можуть бути об'єднані в замкнуту петлю.
В одному з шляхів існує односпрямоване перешкоду, яка заважає проходженню електричного імпульсу.
Більш низька швидкість проходження імпульсу по одному з шляхів, що призводить до можливого відновлення провідності по спочатку недоступному шляху. Відновлення можливості спочатку блокованого шляху проводити збудження замикає цей патологічний коло циркуляції. У подібній ситуації нерідко виникає стійка тахіаритмія.
Існують і кілька більш рідкісні тахиаритмии, викликані порушеннями освіти імпульсу.
Подібні порушення можуть бути викликані:
- Нестачею або надлишком електролітів - подібні прояви можливі при підвищеному вмісті в крові кальцію або при зниженому рівні калію.
- Надмірне надходження або власних катехоламінів, або екзогенних (що надійшли ззовні).
- Гіпоксія тканин.
- Деякі варіанти механічного впливу. Наприклад, подібний ефект може викликати розтягнення волокон серцевого м'яза.
- Надходження в організм деяких лікарських препаратів також може спровокувати подібні явища. Яскравим прикладом таких лікарських засобів можуть служити серцеві глікозиди.
Подібні порушення не обов'язково синусові, підвищена активність може розвинутися як в атріовентрикулярному вузлі, в пучку Гіса, так і в волокнах Пуркіньє. На відміну від порушень ритму, викликаних проблемами з проведенням імпульсу, такі тахиаритмии не можуть бути ні спровоковані, ні зупинені шляхом електростимуляції.
Можливі клінічні прояви
Клінічні прояви в значній мірі залежать від того, яке конкретно порушення виникло і як сильно воно виражено.
Так, при пароксизмальної миготливої тахікардії характерні скарги на:
- Відчуття серцебиття.
- Відчуття нестачі повітря, слабкості.
- Можливе виникнення гнітючої болі в області серця.
- Блідість шкірних покривів, пітливість.
Нерідко виникає фібриляція передсердь, яка в залежності від вираженості змін гемодинаміки може або зовсім не мати ніяких проявів, або ж проявлятися симптомами серцевої недостатності. Фібриляція передсердь є одним із частих ускладнень кардіологічних операцій, а значить, в групу ризику серед дітей в першу чергу потрапляють недавно оперовані з приводу вроджених аномалій розвитку серцево-судинної системи.
Можливо у таких пацієнтів визначення дефіциту пульсу, який визначається як невідповідність кількості скорочень серця, які визначаються на його верхівці кількості пульсових поштовхів, які визначаються на зап'ясті.
Особливості синдрому Вольфа-Паркінсона-Уайта
Цей синдром є однією з найбільш частих причин виникнення порушень ритму. Зустрічається це стан, як у дорослих, так і у дітей. Однак більша частина пацієнтів, які страждають синдромом Вольфа-Паркінсона-Уайта, за медичною допомогою не звертається, тому що при відсутності виражених порушень гемодинаміки як такої клініки у даного захворювання може і не бути.
Обумовлено виникнення даного захворювання анатомо-фізіологічними особливостями пацієнта, а саме наявністю між шлуночками і передсердями додаткових провідних шляхів, за якими починає циркулювати електричний імпульс, що і викликає тахікардію.
Лікування даного захворювання може значно відрізнятися. При необхідності купірування нападу пароксизмальної тахікардії використовують протиаритмічних препаратів, які при наявності виражених гемодинамічних змін можуть бути призначені і досить тривалим курсом.
Також в ряді випадків синдрому Вольфа-Паркінсона-Уайта може бути показано хірургічне лікування патології. Одним з найбільш вдалих варіантів оперативного лікування вважають радіочастотну абляцию. Даний метод не передбачає оперативного втручання на відкритому серці. всі необхідні маніпуляції проводяться через введений в порожнину серця через одну з артерій (часто стегнову) спеціальний катетер.
фетальна тахиаритмия
Виникнення подібних порушень ритму цілком можливо і у ще ненародженої дитини. З цілком зрозумілих причин точна діагностика даної патології в подібних випадках утруднена, проте одним з найбільш простих діагностичних критеріїв є прискорення частоти серцевих скорочень до 180 і більше (за умови тривалості подібного нападу від 10 секунд і більше).
Головна проблема діагностики полягає в першу чергу в тому, що ніяких суб'єктивних відчуттів при цьому порушенні немає, запідозрити наявність подібного стану можна по зміні «поведінки» - при подібних порушеннях можливо як посилення, так і ослаблення ворушінь. Лікування, як правило, залежить від причини, що викликала порушення ритму.
У разі, якщо у плода визначається шлуночковатахікардія, то це з високою ймовірністю свідчить про наявність патології серця.
Можливе лікування, а також особливості діагностики
Діагностика в першу чергу починається з ретельного збору скарг і даних, як анамнезу життя, так і анамнезу захворювання. Важливу роль відіграє і ультразвукове дослідження серця. Однак найбільш інформативним в такому випадку буде виконання електрокардіографії в 12 відведеннях.
Дане дослідження (за умови, що інтерпретацію результатів буде проводити досить досвідчений фахівець) дозволяє визначити наявність порушення та виконати диференційний діагноз різних патологічних станів.
Лікування ж в першу чергу складається з препаратів різних фармакологічних груп, що володіють антиаритмічну активність і здатних знижувати частоту серцевих скорочень:
- Препарати, що збільшують рефрактерність міокарда. Яскравим представником є Аміодарон, який може використовуватися в тому числі при синдромі Вольфа-Паркінсона-Уайта.
- Бета-адреноблокатори, які крім зниження частоти серцевих скорочень володіють ще і гіпотензивну, а також протиаритмічними дією. Важливу роль відіграє і здатність засобів даної групи препаратів зменшувати потік симпатичних імпульсів до серця.
- Антагоністи кальцієвих каналів. Один з найбільш часто вживаних препаратів цієї групи - Верапаміл.
- З препаратів, що прискорюють процеси реполяризації, і за рахунок цього надають антиаритмічну дію, найбільш часто призначаються є Лідокаїн і Дифенін.
Ритм при тахіаритмії хоча і задає синусовий вузол, проте це патологічний стан має бути виявлено своєчасно, що дозволить прийняти вірне рішення з приводу подальшої тактики лікування.
Порушення серцевого ритму в дитячому віці зустрічаються нерідко. Найчастіше це реакція на підвищення температури тіла, особливо якщо в ув'язненні сказано, що порушення синусового.


