Псоріатичний артрит - причини, симптоми, діагностика та лікування
псоріатичний артрит
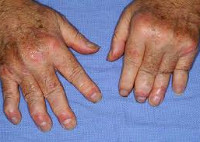
Псоріатичний артрит супроводжує перебіг псоріазу у 5-7% пацієнтів; рідше клініка артриту передує шкірних проявів. Етіологічні чинники псоріатичного артриту невідомі. Серед причин розглядаються аутоімунні і генетичні механізми, середовищні чинники, зокрема, інфекції. На користь спадкової теорії псоріатичного артриту свідчить виявлення у 40% найближчих родичів хворих на псоріаз суглобового синдрому. Включення механізмів імунної реактивності при псоріатичний артрит знаходить підтвердження в лабораторних тестах. Передбачається участь вірусних і бактеріальних агентів в розвитку псоріатичного артриту.
Факторами, що призводять до виникнення псоріатичний артропатії. відносяться наявність підтвердженого псоріазу, спадкова схильність, вік від 30 до 50 років.
Класифікація псоріатичного артриту
Класифікують п'ять форм клінічного перебігу псоріатичного артриту:
- олігоартріт з асиметричним залученням суглобів;
- артрит. вражає дистальні міжфалангові суглоби;
- ревматоїдоподобний симетричний артрит;
- Мутілірующий форма артриту з важкої незворотною деформацією суглобів;
- спондиліт.
Симптоми псоріатичного артриту
У більшої частини пацієнтів (70%) суглобовий синдром розвивається слідом за шкірними проявами псоріазу; в інших випадках (близько 20%) передує поразці шкіри; в інших 10% - поява шкірних і суглобових симптомів збігається за часом. Псоріатичний артрит може розвиватися поступово з загальної слабкості, артралгії. міалгії або раптово - з гострого артриту з різкими болями і набряком суглобів. У початковому періоді відзначається зацікавленість міжфалангових суглобів пальців рук, плюсне- і п'ястно-фалангових, колінних, плечових суглобів.
Суглобові болі при псоріатичний артрит сильніше в спокої і ночами; характерна ранкова скутість і біль зменшуються протягом дня і при русі. Олигоартрит з асиметричним залученням суглобів становить найбільш часту клінічну форму псоріатичного артриту. Відрізняється ураженням не більше 4-х суглобів стоп і кистей, «сосіскоподобном» набряканням пальців, розвитком тендовагініту згиначів, багряно-синюшного забарвленням шкіри над суглобами. Артрит, що вражає дистальні міжфалангові суглоби, характеризується найбільш типовою клінікою псоріатичного артриту.
Ревматоїдоподобний симетричний артрит захоплює від 5 і більше суглобів (міжфалангових, п'ястно-фалангових); призводить до безладної деформації суглобів і різноскерованості довгих осей пальців. Мутілірующий форма псоріатичного артриту викликає підвивихи, необоротну деформацію і вкорочення пальців стоп і кистей за рахунок остеолізу дрібних кісток. Даний варіант перебігу псоріатичного артриту нерідко зустрічається у пацієнтів з тяжкою шкірної симптоматикою і поєднується зі спондилоартритом. Спондиліт - форма псоріатичного артриту, що вражає різні відділи хребта. Псоріатичний спондиліт може спостерігатися ізольовано або в поєднанні з ураженням суглобів кінцівок.
Різні варіанти перебігу псоріатичного артриту можуть супроводжуватися м'язовими і фасціальними болями, ураженням акромиально-ключичних і грудинно-ключично, зчленувань, ахіллобурсіта, ураженням очей (иридоциклитом. Кон'юнктивітом), рідше - амілоїдозом нирок. Злоякісне розвиток псоріатичного артриту включає в себе тяжкі ураження шкіри і хребта, генералізований поліартрит і лімфаденопатія, лихоманку по гектической типу, кахексию, залучення вісцеральних органів, очей, нервової системи.
Діагностика псоріатичного артриту
При підозрі на псоріатичний артрит пацієнту необхідна консультація ревматолога і дерматолога.
Специфічними критеріями діагностики псоріатичного артриту є: зацікавленість пальців стоп і кистей з одночасним ураженням декількох суглобів; дифузна припухлість і деформація пальців; поразку перших пальців стоп; талалгіі; псориатические бляшки на шкірі і зміна нігтів; випадки сімейного псоріазу; наявність рентгенологічних ознак; прояви сакроилеита; негативний тест на ревматоїдний фактор. Обов'язковою критерієм є псоріатичний анамнез у пацієнта або родичів.
В периферичної крові при псоріатичний артрит визначається лейкоцитоз, гіпохромна анемія, наростання ШОЕ; в венозної крові - збільшення рівня сіалових кислот, серомукоида, фібриногену. γ- і α2-глобулінів. Для псоріатичного артриту характерний негативний результат дослідження крові на РФ, виявлення імуноглобулінів в синовіальних оболонках і шкірі, наростання в крові рівнів IgA і IgG. визначення ЦВК. При дослідженні синовиального випоту виявляється підвищений цитоз і нейтрофільоз, рихлість муцинового згустку, низька в'язкість суглобової рідини.
На рентгенографії суглобів при псоріатичний артрит виявляються ерозірованіе суглобової поверхні зацікавленої кістки, зменшення ширини суглобової щілини; ознаки остеопорозу. остеолиза з разноосевим зміщенням кісток пальців, анкілозу суглобів, паравертебральной кальцифікації. При необхідності проводиться артроскопія і діагностична пункція суглоба.
Лікування псоріатичного артриту
Специфічна терапія псоріатичного артриту відсутня, в зв'язку з чим лікування орієнтоване на зменшення явищ запалення, болю і запобігання втрати функції суглоба. Препаратами основного ряду при псоріатичний артрит служать НПЗЗ (диклофенак, піроксикам, індометацин, ібупрофен). У разі їх поганої переносимості, ускладнень з боку нирок, шлунково-кишкового тракту, загострення шкірного псоріазу доцільно призначення селективних інгібіторів ЦОГ-2 (мелоксикаму, німесуліду, целекоксиба). Виражена скутість суглобів усувається призначенням міорелаксантів (толперизона гідрохлориду, баклофена, тизанідину).
У системну терапію псоріатичного артриту включається прийом глюкокортикоїдів. Для досягнення швидкого і вираженого ефекту (зменшення болю, збільшення амплітуди рухів) можливо внутрішньосуглобове введення глюкокортикостероїдів. До базисним препаратів, що модифікують перебіг псоріатичного артриту, відносяться метотрексат, лефлуномід, сульфасалазин, колхіцин, мікофенолату мофетилу та ін. Механізм їх дії спрямований на попередження ураження здорових суглобів. Базисні препарати застосовуються спільно з НПЗЗ під контролем переносимості. При важких формах псоріатичного артриту проводиться імуносупресивної терапії азатіоприном, циклоспорином; моноклональними антитілами до ФНП-α - инфликсимабом, етанерцепт.
Використання екстракорпоральної гемокоррекціі (плазмаферезу. Гемосорбції. Мембранного плазмаферезу тощо.), А також ВЛОК і УФОК при псоріатичний артрит показано для зниження активності захворювання, збільшення періодів ремісії, скорочення термінів лікування ліками.
Ефективним фізіотерапевтичним методом при псоріатичний артрит є ПУВА-терапія (фотохимиотерапия), що включає пероральний прийом фотосенсибилизирующего препарату з подальшим зовнішнім опроміненням УФ-променями. У комплексі фізіотерапевтичного лікування при псоріатичний артрит проводяться сеанси магнітотерапії. транскутанної лазеротерапії. електрофорезу. фонофорез з глюкокортикостероїдами, р-ром диметилсульфоксида, ЛФК. Грубі деформації і анкілози з незворотними порушеннями функцій суглобів є показаннями до ендопротезування суглобів.
Прогноз і профілактика псоріатичного артриту
Перебіг псоріатичного артриту хронічне з високою ймовірністю инвалидизирующего результату. Сучасні методи терапії дозволяють домагатися ремісії і знижувати темпи прогресування хвороби. Обтяжують прогноз розвиток псоріатичного артриту в дитячому і молодому віці, важка форма шкірного псоріазу, полиартикулярное поразки.
З огляду на невивченості етіології псоріатичного артриту попередити захворювання неможливо. До заходів вторинної профілактики відносяться систематична противорецидивная терапія і лікарський контроль з метою збереження функціональності суглобів.