Принципи лікування гострої крововтрати
ПРИНЦИПИ ЛІКУВАННЯ гострої крововтрати
ПРИНЦИПИ ЛІКУВАННЯ гострої крововтрати
Головним для порятунку життя пораненого від гострої крововтрати є швидка і надійна зупинка триваючого кровотечі. Методи тимчасового і остаточного гемостазу при пораненнях кровоносних судин різної локалізації розглядаються у відповідних розділах книги.
Найважливішим компонентом порятунку поранених з триваючим внутрішньою кровотечею є невідкладна операція по зупинці кровотечі. При зовнішніх кровотечах спочатку забезпечується тимчасовий гемостаз (давить, туга тампонада рани, кровоспинний джгут і ін.), Щоб запобігти подальшій втраті крові, а також розширити можливості хірурга з діагностики поранень і вибору пріоритету оперативних втручань.
Тактика інфузійно-трансфузійної терапії у поранених заснована на існуючих уявленнях про патофізіологічні механізми крововтрати і можливості сучасної трансфузіології. Розрізняються завдання кількісного (обсяг інфузійно-ТРАНСФ-Зіон терапії) і якісного (застосовувані компоненти крові та кровозамінників розчини) заповнення втрати крові.
У табл. 7.2. наведені орієнтовні обсяги інфузійно-трансфузійних засобів, що застосовуються в ході заповнення гострої крововтрати.
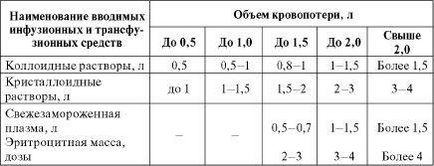
Легка крововтрата до 10% ОЦК (близько 0,5 л), як правило, самостійно компенсується організмом пораненого. При крововтраті до 20% ОЦК (близько 1,0 л) показана інфузія плазмозамінників загальним обсягом 2,0-2,5 л на добу. Переливання компонентів крові потрібно, тільки коли величина крововтрати перевищує 30% ОЦК (1,5 л). При крововтраті до 40% ОЦК (2,0 л) відшкодування дефіциту ОЦК проводиться за рахунок компонентів крові і плазмозамінників в співвідношенні 1: 2 загальним обсягом до 3,5-4,0 л на добу. При кровопо-тере понад 40% ОЦК (2,0 л) відшкодування дефіциту ОЦК проводиться за рахунок компонентів крові і плазмозамінників в співвідношенні 2: 1, а загальний обсяг рідини, що вводиться повинен перевищувати 4,0 л.
Найбільші труднощі представляє лікування важкої і вкрай важкої крововтрати (40-60% ОЦК). Як відомо, вирішальна роль в зупинці серцевої діяльності при профузном кровотечі і
гострої крововтрати належить критичної гіповолемії - тобто різкого зниження кількості (обсягу) крові в кров'яному руслі.
Необхідно якомога швидше відновити внутрішньосудинний об'єм рідини. щоб не допустити зупинки «порожнього серця». З цією метою не менше ніж на два периферичні вени (при можливості - в центральну вену: підключичну, стегнову) нагнітається під тиском за допомогою гумового балона розчин плазмозамінники. При наданні СХП для швидкого відновлення ОЦК у поранених з масивною крововтратою катетерізіруют черевна аорта (через одну з стегнових артерій).
Темп інфузії при важкій крововтраті повинен досягати 250 мл / хв, а в критичних ситуаціях наближатися до 400-500 мл / хв. Якщо в організмі пораненого не відбулося незворотних змін в результаті глибокого тривалого знекровлення, то у відповідь на активну інфузію плазмозамінників через кілька хвилин починає визначатися сад. Ще через 10-15 хв досягається рівень «відносній безпеці» Сад (приблизно 70 мм рт.ст.). Тим часом завершується процес визначення груп крові АВ0 і Резус-фактора, виробляються передтрансфузійного тести (проби на індивідуальну сумісність і біологічна проба), і починається струменевий гемотрансфузия.
Що стосується якісної сторони початковій інфузійно-трансфузії-онной терапії гострої крововтрати. то принципове значення мають такі положення.
• Головним при гострій масивній крововтраті (більше 30% ОЦК) є швидке поповнення об'єму втраченої рідини, тому слід вводити будь-плазмозамінник, що є в наявності. • При можливості вибору - краще починати з інфузії кристал-лоідних розчинів, що володіють меншою кількістю побічних ефектів (рінгер-лактат, лактасол, 0,9% розчин натрію хлориду, 5% розчин глюкози, мафусол). • Колоїдні плазмозамінники (поліглюкін, макродекс і ін.), Завдяки великому розміру молекул, мають виражений волі-мическим ефектом (тобто довший затримуються в кров'яному руслі). Це цінна в військово-польових умовах при тривалій евакуації поранених. Однак слід враховувати, що вони володіють і рядом негативних рис - вираженими анафілактогеннимі властивостями (аж до розвитку анафілактичного шоку); здатністю викликати неспецифічну
• агглютинацию еритроцитів, що заважає визначенню групової приналежності крові; активированием фібринолізу з загрозою неконтрольованого кровотечі. Тому максимальний обсяг поліглюкіну, що вводиться за добу, не повинен перевищувати 1200 мл. Перспективними колоїдними розчинами є препарати на основі гідроксіетильованого крохмалю, позбавлені перелічених недоліків: рефортан, стабізол, волювен, інфукол і ін.). Реологічно активні колоїдні плазмозамінники (реопо-ліглюкін, реоглюман) в початковій фазі заповнення крововтрати застосовувати недоцільно і навіть небезпечно. При введенні цих плазмозаменителей пораненим з гострою крововтратою може розвинутися важко останавливаемое паренхіматозне кровотеча. Тому вони використовуються в більш пізньому періоді, коли заповнення крововтрати в основному завершено, але зберігаються розлади периферичного кровообігу. • Ефективним засобом для усунення порушень гемостазу (гіпокоагуляції) при кровотечах є свіжозаморожена плазма. яка містить не менше 70% факторів згортання і їх інгібіторів. Однак розморожування і приготування до безпосереднього переливання свіжозамороженої плазми вимагає 30-45 хв, що слід враховувати при необхідності її екстреного застосування. Заслуговує на увагу перспективна концепція малооб'ємної гіпертонічної інфузії. призначеної для початкового етапу заповнення крововтрати. Концентрований (7,5%) розчин натрію хлориду, струменево вливають у вену з розрахунку 4 мл / кг маси тіла пораненого (в середньому 300-400 мл розчину), має виражену гемодинамічним ефектом. При подальшому введенні полі-глюкин стабілізація гемодинаміки ще більш зростає. Це пояснюється підвищенням осмотичного градієнта між кров'ю і міжклітинним простором, а також позитивним впливом препарату на ендотелій судин. В даний час за кордоном у поранених з гострою крововтратою вже використовуються 3 і 5% розчини натрію хлориду. а препарати 7,5% розчину натрію хлориду продовжують проходити клінічні випробування. В цілому застосування гіпертонічного сольового розчину в поєднанні з колоїдними розчинами представляє великий інтерес для застосування на етапах медичної евакуації.
Переливання крові та її компонентів здійснюється тим в більшому обсязі, ніж більше величина крововтрати. При цьому з фізіологічної точки зору краще застосування ерітроцітосодержащіх засобів ранніх строків зберігання. тому їх еритроцити відразу після переливання приступають до виконання своєї головної функції - транспортування газів. При тривалих термінах зберігання еритроцити мають зниженою газотранспортною функцією, і після переливання потрібен певний час для її відновлення.
Основною вимогою до застосування трансфузій донорської крові та її компонентів при гострій крововтраті є забезпечення інфекційної безпеки (все трансфузійні засоби повинні бути обстежені на ВІЛ, вірусні гепатити В і С, сифіліс). Показання до переливання тих чи інших компонентів крові визначаються наявністю у пораненого дефіциту відповідної функції крові, яка не усувається резервними можливостями організму і створює загрозу загибелі. У випадках відсутності в лікувальному закладі гемокомпонентов необхідної групової приналежності, використовується консервована кров, заготовлена від донорів екстреного резерву.
Починати трансфузійної терапії бажано після тимчасового або остаточного гемостазу, що досягається хірургічним шляхом. В ідеалі заповнення крововтрати шляхом гемотрансфузій повинно починатися якомога раніше і в основному завершуватися в найближчі години - після досягнення безпечного рівня гематокрит-та (0,28-0,30). Чим пізніше компенсується крововтрата, тим більша кількість гемотрансфузійних засобів потрібно для цього, а при розвитку рефрактерного стану - будь-які гемотрансфузії вже виявляються неефективними.
Реінфузія крові. При пораненнях великих кровоносних судин, органів грудей і живота під час операцій хірург може виявити значну кількість крові, що вилилася внаслідок внутрішньої кровотечі в порожнини організму. Таку кров відразу після зупинки триваючого кровотечі необхідно зібрати за допомогою спеціальних апаратів (Сell-Saver) або полімерних пристроїв для реінфузії. Найпростіша система для збору крові під час операції складається з наконечника, двох полімерних трубок, гумової пробки з двома висновками (для з'єднання з трубками до наконечника і відсмоктувач), електричного відсмоктувача, стерильних скляних пляшок об'ємом 500 мл для крові. При відсутності апаратів і пристроїв для реінфузії излившуюся в порожнині кров можна зібрати
черпаком в стерильну ємність, додати гепарин, профільтрувати через вісім шарів марлі (або спеціальні фільтри) і повернути пораненому в русло циркуляції. З огляду на потенційну можливість бактеріального забруднення в реінфузіруемой аутокровь додається антибіотик широкого спектру дії.
Протипоказання до реінфузії крові - гемоліз, забруднення вмістом порожнистих органів, інфікування крові (пізні терміни операції, явища перитоніту).
Використання «штучної крові» - тобто справжніх кровозамінників, здатних переносити кисень (розчин полі-мерізованного гемоглобіну геленпол. Кровозамінник на основі
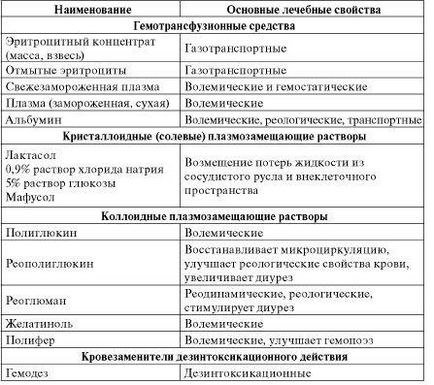
Таблиця 7.3. Загальна характеристика табельних гемотрансфузійних засобів і плазмозамінників
перфторуглеродних з'єднань перфторан) - при заповненні гострої крововтрати у поранених обмежується високою вартістю виготовлення і складністю застосування в польових умовах. Проте, в майбутньому застосування препаратів штучної крові у поранених є вельми перспективним з огляду на можливості тривалих - до 3 років - термін зберігання при звичайній температурі (препарати гемоглобіну) з відсутністю небезпеки передачі інфекцій і загрози несумісності з кров'ю реципієнта.
Головним критерієм адекватності заповнення крововтрати слід вважати не факт вливання точного обсягу певних середовищ, а, перш за все, відповідь організму на проведену терапію. До сприятливих ознаками в динаміці лікування відносяться: відновлення свідомості, потепління і рожеве забарвлення покривів, зникнення ціанозу і липкого поту, зниження частоти пульсу менше 100 ударів / хв, нормалізація АТ. Цією клінічній картині має відповідати підвищення величини гематокриту до рівня не менше 28-30%.
Для проведення ІТТ на етапах медичної евакуації використовуються прийняті на постачання (табельні) гемотрансфузійні кошти і плазмозамінники (табл. 7.3).