Інфаркт міокарда причини равітія симптоми діагности ускладнення
Під інфарктом в медицині прийнято мати на увазі ділянці змертвіння (некрозу) будь-якої тканини. Інфаркти легень, тканинах головного мозку або нирок. Але найчастіше в клінічній практиці спостерігається інфаркт серцевого м'яза (міокарда) як один із проявів ішемічної хвороби серця (ІХС).
механізм розвитку
ІХС характеризується недостатнім кровопостачанням міокарда. Саме це і означає термін «ішемія» - порушення кровопостачання будь-якого органу або тканини, в даному випадку - серцевого м'яза. Наш міокард - мабуть, єдина м'яз, яка протягом всього нашого життя перебуває в стані безперервної діяльності.
Навіть короткочасний відпочинок тягне за собою погіршення стану і смерть. Цілком логічно, для того щоб ця м'яз невтомно працювала як насос, що перекачує кров по судинах, в ній повинен проходити інтенсивний обмін речовин. А для забезпечення цього обміну потрібен кисень. Його міокард отримує разом з кров'ю, що проходить по серцевим (або коронарним) артеріях.

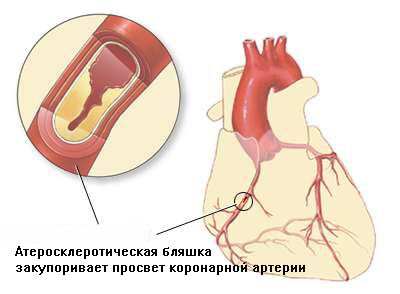
Коронарні артерії відходять від аорти, і діляться на праву і ліву гілки, кожна з яких відповідно постачає кров'ю правий і лівий шлуночки серця. Ліва коронарна артерія більш розгалужена, ніж права. Найбільш значущими гілками, є огинає і передня низхідна гілка. Саме через порушення струму крові по цих артеріях найчастіше розвивається інфаркт міокарда (далі - ІМ).
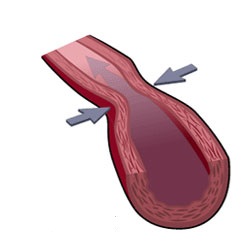
Щоб з'ясувати, чим зумовлені ці порушення, слід коротко зупинитися на двох основних типах перебігу рідини по трубах або крові по судинах. При ламінарному плині всі верстви рідини рухаються рівномірно один щодо одного. При турбулентному створюються певні «завихрення». Основна причина турбулентності в коронарних судинах - наявність в їх просвіті атеросклеротичних бляшок. При турбулентності підвищується в'язкість крові, що створює сприятливі умови для виникнення тромбів, частково або повністю закупорюють просвіт коронарних артерій. Спазм коронарних артерій ще більше посилює порушення кровотоку.
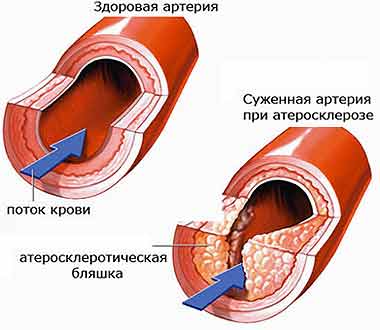
Таким чином, в основі розвитку ІМ лежать 3 патологічних процесу:
Причому саме тромбоз, а не спазм, як думають деякі, є найбільш значущим у розвитку ІМ. Дане захворювання розвивається в тих випадках, коли створюється надмірне навантаження на міокард. У нормі при підвищенні навантаження на міокард коронарний кровотік посилюється. Досягається це складними регуляторними механізмами, що включають вегетативну нервову систему, ендокринну систему, біологічно активні речовини, що виробляються органами і тканинами. Ці механізми призводять до розширення просвіту коронарних артерій і до посилення коронарного кровотоку. При деяких патологічних станах дані регуляторні механізми порушені, коронарний просвіт залишається судженим, що і призводить спочатку до ішемії, а потім і до інфаркту серцевого м'яза.
Серед типових причин ІМ:
Найчастіше ІМ розвивається в результаті одночасної дії декількох (а іноді і всіх) перерахованих вище факторів.
Класифікація
ІМ завжди вражає міокард лівого шлуночка. Ізольований ІМ правого шлуночка в медичній практиці спостерігається дуже рідко. Така вибірковість обумовлена тим, що лівий шлуночок робить велику роботу по нагнітанню крові у велике коло кровообігу, ніж правий, що забезпечує кров'ю малий або легеневої коло. Але причина не тільки в цьому. Справа в тому, що основні гілки лівої коронарної артерії (передня низхідна і огинає) розгалужуються на більш дрібні артерії, що живлять не лише міокард, але і зовнішню оболонку серця (перикард або епікардом) і його внутрішню оболонку (ендокард).
Між цими дрібними гілками є повідомлення - анастомози. Закупорка однієї ділянки коронарної судини тягне за собою посилення струму крові по анастомозу, і тим самим запобігає ішемія. Все добре, але от лихо - у багатьох людей ці анастомози виражені слабо, а у деяких - взагалі практично відсутні. У таких індивідуумів потенційно великий ризик розвитку ІМ. Було б інакше, і це захворювання зустрічалося б вкрай рідко, а так ...
За поширеністю ІМ лівого шлуночка буває:
- Великовогнищевим - з великою площею ураження
- Дрібновогнищевим - з малою площею.
За глибиною проникнення розрізняють ІМ:
- Субепікардіальний - міокард вражений ближче до епікарда
- Субендокардіальний - ближче до ендокардит
- Інтрамуральний - інфаркт в товщі міокарда
- Трансмуральний - наскрізне ураження міокарда.
- передню стінку
- бічну
- нижню диафрагмальную
- задню
- Перегородку між шлуночками
- Верхівку серця.
Зміни в серцевому м'язі при ІМ протікають стадийно, в зв'язку з чим розрізняють наступні типи патологічних змін:
- Ішемія. Порушення коронарного кровотоку і гіпоксія призводять до зниження скорочувальної функції міокарда, але ще без патологічних змін в ньому.
- Пошкодження. Відбуваються патологічні зміни в міокарді, але ці зміни можуть бути оборотними. При відновленні коронарного кровотоку пошкодження регресує.
- Некроз. Незворотні зміни в серцевому м'язі. Омертвілий ділянку міокарда навіть при поліпшенні кровопостачання вже не стане здоровим.
- Рубцювання. На місці некрозу формується рубець.
Залежно від того, на якій стадії розвинулися патологічні зміни в м'язі, виділяють наступні фази ІМ:
- Найгостріша. Ішемія і пошкодження, але без некрозу. Триває від 1-3 годин до 1-3 днів.
- Гостра. На тлі пошкодження формуються ділянку некрозу. Тривалість від 1-3 днів до 1-3 тижнів.
- Подострая. Ділянки пошкодження практично зникають. Частково вони відновлюються, а частково - некротизируются. Зона некрозу, відповідно, розширюється і частково рубцуется. Триває від 1 до 3 місяців, іноді - довше.
- Рубцювання. На місці некрозу формується рубець, який буде знаходитися тут довічно.
Іноді через кілька днів після початку ІМ патологічні зміни проявляються на колишньому ділянці з новою силою. Такий ІМ називається рецидивуючим. В інших випадках через місяць і більше після початку хвороби інфарктом уражається нова зона. Це повторний ІМ.
При типовому перебігу ІМ основна ознака - біль. Саме біль у багатьох випадках змушує звернутися пацієнта за медичною допомогою. Локалізується вона строго за грудиною (не зліва, як дехто вважає). За характером вона пекуча, розпирає, інтенсивна, віддає в ліву руку, в ключицю, під ліву лопатку або в межлопаточное простір. Біль супроводжується страхом смерті. Шкіра пацієнта бліда або синюшна, іноді покрита липким потом. ЧСС може бути нормальна або прискорений. Артеріальний тиск теж варіює в широких межах - все залежить від наявності та вираженості ускладнень. Найчастіше при ІМ помірно підвищується температура до 37-38 0 С.

Але в деяких випадках бувають атипові форми ІМ, що утрудняють його правильну діагностику. Серед цих атипових форм:
- Церебральна. Через коливання артеріального тиску при ІМ може страждати мозковий кровотік. Пацієнти скаржаться на головний біль, можливі розлади свідомості різного ступеня, специфічні неврологічні симптоми. З цієї причини ІМ приймають за мозковий інсульт.
- Астматична. Недостатня скоротність лівого шлуночка призводить до застою крові в малому колі, що супроводжується задишкою або навіть задухою.
- Абдомінальна. При заднедиафрагмальном ІМ біль може відчуватися нема за грудиною, а в животі. Описано навіть випадки, коли у хворих з ІМ помилково діагностували гостру хірургічну патологію, і брали їх на операцію.
- Безбольовая. Як правило, відзначається при неглибокому мелкоочаговом ІМ. У таких пацієнтів немає ніяких хворобливих відчуттів, або вони мінімальні. Пацієнти переносять ІМ, навіть самі того не підозрюючи. Такий ІМ діагностується пізніше, ретроспективно, коли на ЕКГ виявляють рубцеві зміни.
ускладнення
Важкий перебіг ІМ, пізнє звернення пацієнта або лікарські діагностичні помилки - все це причини різних ускладнень, середовищ яких:
- Кардіогенний шок. Падіння скоротливості міокарда на тлі низького тиску (або навіть повної його відсутності) призводить до зниження кровотоку в головному мозку, нирках, надниркових залозах та інших життєво важливих органах.
- Набряк легенів. При застої крові в судинах легеневого кола кровообігу в результаті левожелудочковойнедостатності тиск може підвищуватися так сильно, що плазма (рідка частина крові) випотеваєт в просвіт легеневих альвеол. Клінічно це проявляється вологими легеневими хрипами, утрудненим диханням. В особливо важких випадках рідина в альвеолах при диханні спінюється, і піна виходить з рота.
- Порушення ритму. Зона пошкодження, некрозу або рубцювання створює перешкоду проходженню нервового імпульсу по провідній серцевої системі. Порушується частота і черговість скорочення окремих ділянок міокарда. Це призводить до тяжких, або навіть до несумісним з життям аритмій.
- Аневризма серця. Виявляється деструктивними змінами міокарда у вигляді випинання і стоншування його стінок. При сприятливому перебігу на стінках аневризми відкладаються тромби, які згодом заміщуються сполучною тканиною.
- Тампонада серця. При великих глибоких ІМ або при несприятливому результаті аневризми вражений міокард розривається, і кров з серцевих камер виливається околосердечную сумку, повністю здавлюючи серце. Тампонада - одна з причин швидкої, або навіть миттєвої смерті при ІМ.
діагностика
В значній мірі уникнути цих ускладнень допомагає своєчасна діагностика ІМ. Причому характер скарг і відчуттів не є достовірним критерієм діагностики. Потрібні об'єктивні методи. Найбільш затребуваний з них - електрокардіографія. На основі змін ЕКГ можна визначити давність, локалізацію, глибину ІМ. Можна, але не завжди. А при деяких формах навіть підтвердити або виключити сам факт ІМ дуже важко - настільки розпливчасті і неспецифічні зміни на стрічці ЕКГ.

У таких випадках на допомогу приходить лабораторна діагностика. Суть в тому, що при руйнуванні серцевого м'яза в кров в надмірній кількості надходять якісь речовини. Ці речовини, в підвищеній кількості обумовлений в плазмі крові, свідчать на користь даного захворювання. Тому їх називають маркерами. У разі ІМ маркерами є білкові речовини - тропоніни. Вони знаходяться в міокарді, і при його некрозі надходять в плазму крові. Виявлення тропонинов допомагає своєчасно виявити ІМ і призначити ефективне лікування.