Синдром Черджа-Стросс - причини, симптоми, діагностика та лікування
Синдром Черджа-Стросс - запально-алергічне ураження дрібних і середніх судин (капілярів, венул, артеріол), що протікає з утворенням некротизуючих еозинофільних гранульом. Для синдрому Черджа-Стросс характерні гіпереозінофілія, ураження бронхо-легеневої системи, серця, шлунково-кишкового тракту, центральної і периферичної нервової системи, шкіри та суглобів. Діагноз синдрому Черджа-Стросс заснований на даних анамнезу, клінічної картини, лабораторних досліджень, рентгенографії органів грудної клітини, біопсії легенів. В якості основної терапії синдрому Черджа-Стросс показано призначення системних глюкокортикостероїдів і цитостатиків.
Синдром Черджа-Стросс
Синдром Черджа-Стросс - різновид системного васкуліту з гранулематозним запаленням судин середнього і дрібного калібру та переважним ураженням респіраторного тракту. Синдром Черджа-Стросс відноситься до полісистемним порушень, найчастіше зачіпають органи з багатим кровопостачанням - шкіру, легені, серце, нервову систему, шлунково-кишкового тракту, нирки. Синдром Черджа-Стросс багато в чому нагадує вузликовий періартеріїт. але на відміну від нього вражає не тільки дрібні і середні артерії, а й капіляри, вени і венули; характеризується еозинофілією і гранулематозним запаленням, переважним ураженням легень. У ревматології синдром Черджа-Стросс зустрічається рідко, щорічна захворюваність становить 0,42 випадку на 100 тис. Населення. Синдромом Черджа-Стросс страждають люди від 15 до 70 років, середній вік пацієнтів становить 40-50 років; у жінок захворювання виявляється дещо частіше, ніж у чоловіків.
Причини синдрому Черджа-Стросс
Причини синдрому Черджа-Стросс невідомі. Патогенез пов'язаний з імунною запаленням, проліферативно-деструктивними змінами та підвищенням проникності судинної стінки, тромбоутворенням, крововиливами і ішемією в зоні пошкодження судин. Важливу роль у розвитку синдрому Черджа-Стросс грає підвищений титр антинейтрофільних цитоплазматических антитіл (ANCA), антигенними мішенями яких є ферменти нейтрофілів (головним чином, протеиназа-3 і мієлопероксидаза). ANCA викликають передчасну дегрануляцию і порушення трансендотеліальной міграції активованих гранулоцитів. Судинні зміни призводять до появи численних еозинофільних інфільтратів в тканинах і органах з утворенням некротизуючих запальних гранульом.
На перший план при синдромі Черджа-Стросс виходить ураження легень. При гістологічному дослідженні виявляються інтерстиціальні і периваскулярні еозинофільні інфільтрати в стінках легеневих капілярів, бронхів, бронхіол і альвеол, перівазальних і перилімфатична тканинах. Інфільтрати мають різноманітну форму, зазвичай локалізуються в декількох сегментах легкого, але можуть поширюватися на всю легеневу долю. Крім острофазних запальних реакцій, відзначаються рубцеві склеротичні зміни в судинах і легеневої тканини.
Спровокувати розвиток синдрому Черджа-Стросс можуть вірусна або бактеріальна інфекція (наприклад, гепатит В. стафилококковое ураження носоглотки), вакцинація. сенсибілізація організму (алергічні захворювання, лікарська непереносимість), стреси, охолодження, інсоляція, вагітність і пологи.
Симптоми синдрому Черджа-Стросс
У своєму розвитку синдром Черджа-Стросс проходить три стадії. Продромальная стадія може тривати кілька років. При типовому перебігу синдром Черджа-Стросс починається з поразки респіраторного тракту. З'являються алергічний риніт. симптоми носової обструкції, поліпозні розростання слизової носа, рецидивуючі синусити. затяжні бронхіти з астматичним компонентом, бронхіальна астма.
Друга стадія синдрому Черджа-Стросс характеризується підвищенням рівня еозинофілів в периферичної крові і тканинах; проявляється важкими формами бронхіальної астми з сильними нападами кашлю і експіраторного задухи, кровохарканням. Напади бронхоспазму супроводжуються вираженою слабкістю, тривалою лихоманкою. миалгией, схудненням. Хронічна еозинофільна інфільтрація легенів може привести до розвитку бронхоектатичної хвороби. еозинофільної пневмонії. еозинофільного плевриту. При появі плеврального випоту відмічаються болі в грудній клітці при диханні, посилення задишки.
Третя стадія синдрому Черджа-Стросс характеризується розвитком і домінуванням ознак системного васкуліту з поліорганним поразкою. При генералізації синдрому Черджа-Стросс ступінь тяжкості бронхіальної астми зменшується. Період між появою симптомів бронхіальної астми і васкуліту становить у середньому 2-3 роки (чим коротше проміжок, тим неблагоприятнее прогноз захворювання). Відзначається висока еозинофілія (35-85%). З боку серцево-судинної системи можливий розвиток міокардиту. коронарита, констриктивному перикардиту. недостатності мітрального і тристулкового клапанів, інфаркту міокарда. пристінкового фибропластическом ендокардиту Леффлера. Поразка коронарних судин може стати причиною раптової смерті хворих синдромом Черджа-Стросс.
Для ураження нервової системи характерні периферична нейропатія (мононейропатія, дистальна полінейропатія «по типу рукавичок або панчіх»; радикулопатии. Нейропатія зорового нерва), патологія ЦНС (геморагічний інсульт. Епілептичні напади. Емоційні розлади). З боку шлунково-кишкового тракту відзначається розвиток еозинофільного гастроентериту (біль у животі, нудота, блювота, діарея), рідше - кровотечі. перфорація шлунка або кишечника, перитоніт. кишкова непрохідність .
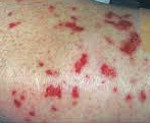
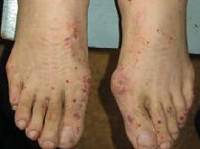
При синдромі Черджа-Стросс виникає полиморфное ураження шкіри у вигляді хворобливої геморагічної пурпури на нижніх кінцівках, підшкірних вузликів, еритеми, кропив'янки і некротичних бульбашок. Часто спостерігаються поліартралгіі і непрогрессірующій мігруючий артрит. Ураження нирок зустрічається рідко, носить виражений характер, протікає в формі сегментарного гломерулонефриту і не супроводжується хронічною нирковою недостатністю.
Діагностика синдрому Черджа-Стросс
Хворі синдромом Черджа-Строcс за первинною допомогою зазвичай звертаються до різних фахівців - отоларинголога. пульмонолога. алерголога. невролога. кардіолога. гастроентеролога і пізно потрапляють до ревматолога. Діагностика синдрому Черджа-Стросс заснована на клініко-лабораторних даних і результатах інструментальних досліджень. Діагностичними критеріями синдрому Черджа-Стросс вважаються: гіпереозінофілія (> 10% від загального числа лейкоцитів), бронхіальна астма, моно- або полінейропатія, синусит, еозинофільні інфільтрати в легенях, екстраваскулярні некротизуючий гранулеми. Наявність не менше 4-х критеріїв підтверджує діагноз в 85% випадків.
При синдромі Черджа-Стросс також виявляється анемія, лейкоцитоз, підвищення ШОЕ і рівня загального IgE. Для більш половини випадків синдрому Черджа-Стросс характерно виявлення перинуклеарних антитіл з антіміелопероксідазной активністю (рANCA)
Рентгенографія органів грудної клітини при синдромі Черджа-Стросс дозволяє виявити швидко зникаючі, обмежені затемнення і вогнищеві тіні в легенях, наявність плеврального випоту. При біопсії легені визначається гранулематозное запалення дрібних судин, інфільтрати в околососудістого просторі, що містять еозинофіли. Диференціальну діагностику синдрому Черджа-Стросс слід проводити з Узелковим поліартеріітом, гранулематозом Вегенера. хронічної еозинофільної пневмонією, идиопатическим гіпереозінофільний синдромом, мікроскопічним поліангііта.
Лікування і прогноз синдрому Черджа-Стросс
Лікування синдрому Черджа-Стросс передбачає тривале призначення високих доз системних глюкокортикостероїдів. У міру поліпшення стану дозу препаратів знижують. При наявності уражень серцево-судинної системи, легенів, множинного мононеврити можливе застосування пульс-терапії метилпреднізолоном. При неефективності глюкокортикоїдів використовуються цитостатики (циклофосфамід, азатіоприн, хлорбутин), які сприяють більш швидкій ремісії і зниження ризику рецидивів, але створюють високий ризик інфекційних ускладнень. Перед початком терапії скасовуються всі лікарські препарати, до яких у хворого виявлена сенсибілізація.
Без лікування прогноз синдрому Черджа-Стросс несприятливий. При поліорганної ураженні відбувається швидке прогресування синдрому Черджа-Стросс з високим ризиком смертельного результату від серцево-легеневих порушень. При адекватному лікуванні 5-річна виживаність становить 60-80%.