Синдром Шегрена симптоми, діагностика, лікування
Синдром Шегрена ( «сухий синдром») проявляється зниженням функції залоз зовнішньої секреції, внаслідок такої патології з'являється виражена сухість шкірних покривів і слизової оболонки піхви, трахеї, носоглотки, очей, порожнини рота, також спостерігається зменшення секреції травних ферментів, які виробляє підшлункова залоза.
Найчастіше даний синдром супроводжує цілий ряд аутоімунних патологій сполучної тканини - дерматомиозит, склеродермії, і в таких випадках носить назву - вторинний синдром Шегрена. Якщо ж патологія розвивається самостійно, то назва звучить, як первинний синдром Шегрена, або хвороба Шегрена.
За даними епідеміологічних досліджень, проведених останнім часом, можна виявити присутність даного захворювання у 0,59-0,77% від усього населення планети, при цьому серед пацієнтів у віці старше 50 років патологія зустрічається в 2,7% випадків. Захворюваність жіночої статі перевищує чоловічу захворюваність в 10-25 разів.
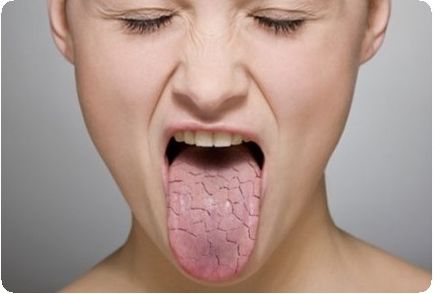
Причини і механізм розвитку синдрому Шегрена
Найбільш характерним для синдрому Шегрена є ураження слізних і слинних залоз і зниження їх функції. В результаті, виникає запалення і сухість слизової оболонки кон'юнктиви, порожнини рота (ксеростомія), кератокон'юнктивіти, кератити (запалення рогівки очей).
Причини виникнення синдрому Шегрена поки до кінця не встановлені. Серед найбільш ймовірних є теорія про патологічну реакцію імунної системи організму. Така реакція розвивається у відповідь на пошкодження клітин зовнішніх залоз ретровирусом, зокрема це - вірус Епштейн-Барр, VI вірус герпесу, цитомегаловірус, вірус імунодефіциту людини. Незважаючи на значну схожість імунологічних порушень зі змінами в організмі, ураженому вірусом, прямих доказів ролі вірусу, як причини розвитку патології, ніхто не почув.
Самі віруси і змінені від їх впливу епітеліальні клітини залоз сприймаються імунною системою як антигени (чужорідні агенти). Імунна система продукує антитіла проти таких клітин і поступово викликає руйнування тканин залози. Захворювання часто зустрічається як спадкове або сімейне, особливо часто серед близнюків, що дозволяє припустити про те, що існує генетична схильність.
Таким чином, припускають, що в механізмі розвитку і виникнення патології важливе значення має поєднання безлічі чинників:
стресової реакції організму, яка виникає внаслідок імунної відповіді;
імунна регуляція за участю статевих гормонів, про що говорить рідкісна захворюваність серед осіб до 20 років, при цьому серед дітей найчастіше хворіють дівчатка;
імунний контроль за допомогою Т-лімфоцитів;
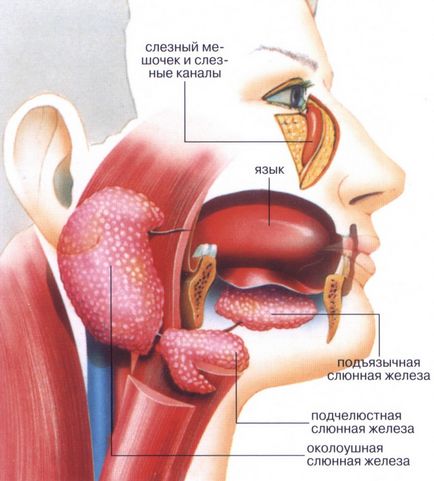
Симптоми синдрому Шегрена
Всі симптоми синдрому Шегрена об'єднують в дві групи:
системні, або внежелезістие - різноманітні симптоми, які свідчать про поразку різних систем організму і не є характерними для цієї патології;
залізисті - поразка епітеліальних клітин секретують залоз, яке супроводжується зниженням функцій останніх.
Обов'язковою і постійним симптомом для діагностування синдрому Шегрена є ураження саме слинних і слізних залоз. На ранніх етапах захворювання сухість слизових відчувається пацієнтом переважно при хвилюванні або підвищеному фізичному навантаженні, у міру прогресування патології відчуття сухості набуває постійний характер, змушуючи хворого запивати їжу, дуже часто зволожувати рот і користуватися краплями по типу штучної сльози для зволоження очей.
залізисті симптоми
Серед проявів керокон'юнктівіта - почервоніння і свербіж в області повік, відчуття печіння, піску і дряпання в очах, періодичне скупчення в куточках очей білого секрету. Розвивається зниження гостроти зору, точкові набряки (інфільтрати) і крововиливу кон'юнктиви, звуження очної щілини, підвищення чутливості до яскравого світла - різь і біль в очах, сльозотеча, неприємні відчуття.
Внаслідок глибокої сухості рогівки виникає її помутніння, і починають формуватися рогівкові трофічні виразки, внаслідок порушення харчування очей. Приєднується стафілококова інфекція і розвивається гнійний кон'юнктивіт, нагноєння виразок призводить до досить грізного ускладнення у вигляді перфорації. Рідко збільшуються самі слізні залози.
Хронічний паренхіматозний паротит
Є обов'язковим і другим постійною ознакою синдрому Шегрена і характеризується поширеним ураженням тканин слинних залоз. Досить часто попередником паротиту виступає збільшення шийних і підщелепних лімфовузлів, карієс багатьох зубів, сухість і почервоніння в куточках губ, стоматит.
Далі виникає сухість слизової оболонки рота і збільшення розмірів привушних слинних залоз, рідше - під'язикові, підщелепних, піднебінних залоз. Сухість в порожнині рота може розвиватися спочатку при незначному фізичному або психоемоційному навантаженні, але з прогресуванням патології стає постійною і вимагає постійного зволоження порожнини рота при їжі, розмові, особливо якщо вживаються солодкі продукти.
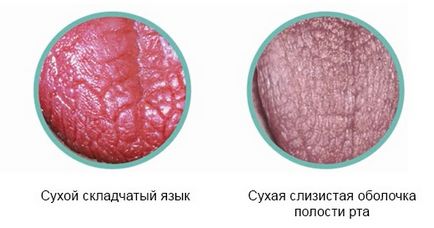
Захворювання у половини хворих протікає з розвитком загострень, в процесі яких привушні слинні залози збільшуються і провокують зміна контурів особи (так звана «мордочка хом'ячка»). Залози можуть бути злегка хворобливими при пальпації або взагалі безболісними. У період ремісії залози зменшуються в розмірах, але в ході чергового загострення можуть залишитися збільшеними весь час. Приблизно 30% хворих відчувають збільшення залоз не тільки при рецидив патології, але постійно і поступово.
Слизова оболонка порожнини рота і мови стає червоною і сухою (лакованої), іноді кровоточить і легко травмується, при цьому слина, яка виділяється - мізерна, в'язка і пінистий.
У разі відсутності лікування:
перераховані симптоми набувають більш виражений характер;
сосочки мови атрофуються і згладжуються, на мові з'являються складки, розвивається глосит (запалення кореня язика), що істотно ускладнює ковтання;
на слизовій оболонці щік виникають ділянки з ороговілі епітелієм, слина відсутня повністю;
може приєднатися вірусна, грибкова або бактеріальної інфекції;
на губах утворюються скориночки і тріщини;
повністю або частково випадають зуби.
Діагностика синдрому Шенгрена базується на перерахованій групі симптомів, інші ознаки можуть супроводжувати патології в різних варіаціях, однак не є вирішальними при постановці остаточного діагнозу.
Супутні ознаки ураження залоз
Сухість слизової верхніх дихальних шляхів.
Викликає осиплість голосу, провокує розвиток хронічного риніту і запалення слизової придаткових пазух, зниження слуху внаслідок отиту. Набряклість, почервоніння, сухість і атрофія слизової оболонки піхви призводить до розвитку хронічного кольпіту, який супроводжується зниженням статевого потягу, сверблячкою, болем, печіння.
Частим симптомом є зменшення потовиділення, а також сухість шкірних покривів.
Близько 30% хворих даними синдромом страждають від ураження апокрінних потових залоз, які розташовані в області зовнішніх статевих органів, лобка, нижніх відділах передньої черевної стінки, пахвових западинах. Це призводить до пігментації і лущення шкіри в цих ділянках, формуються флегмони і абсцеси в разі приєднання вторинної інфекції.
Симптоматика патологій органів травлення (розвивається в 80% випадків).
Це ряд захворювань, серед яких хронічний холецістрпанкреатіт, гастрит, хронічний езофагіт. Виявляються дані патології болем у правому підребер'ї і надчеревній ділянці, болем за грудиною в процесі проходження їжі, відрижкою, нудотою, яка в деяких випадках закінчується блювотою. При наявності зниження виділення травних ферментів підшлунковою залозою з'являється непереносимість молочних і жирних продуктів, також розвивається клінічна картина порушення функції кишечника.
Внежелезістие симптоми
У 50% випадків синдрому Шенгрена розвиваються трахеобронхіти, які супроводжуються задишкою і покахикуванням, на рентгенограмі у 65% пацієнтів виявляють фіброз легенів, хронічну інтерстиціальну пневмонію, рідше - сухий і випітної (ексудативний) плеврити.
У більшості хворих діагностується збільшення надключичних, шийних, підщелепних, потиличних лімфовузлів, в 30-35% збільшення лімфовузлів (лімфоденопатія) має генералізований характер. У таких випадках присутня збільшення печінки і селезінки.
Така ж кількість хворих страждає від васкулитов (запалення внутрішньої оболонки артерій), які мають протягом під виглядом стертих форм синдрому Рейно або атеросклерозу (облитерирующего) судин нижніх кінцівок. Поразка судин невеликого калібру проявляється у вигляді різноманітних шкірних плямистих або мелкоточечних висипань, які супроводжуються сверблячкою, підвищенням температури, печіння, освітою виразок і відмерлих ділянок шкіри.
Полінейропатія (поширене ураження периферичної нервової системи) клінічно проявляється розладом або повною втратою чутливості шкіри в області стоп і кистей (по типу «шкарпеток» і «рукавичок»), рідше можуть розвиватися неврити трійчастого нерва, лицевого нерва, ураження судин оболонок спинного та головного мозку .
Також завдяки обстеженню можна виявити ознаки ураженості щитовидної залози і зниження її функції до 10%, виникнення схильності до алергічних відповідей на багато засобів побутової хімії, лікарські препарати, харчові продукти.
діагностика
Діагноз «хвороба Шенгрена» ставиться на підставі присутності двох основних діагностичних показників - паренхиматозного паротиту та керакон'юнктівіта, але тільки після того як був виключений третій критерій - системне аутоімунне захворювання (ревматоїдний поліартрит, системний червоний вовчак). При наявності третього показника діагноз звучить як «синдром Шенгрена».
Методи лабораторних досліджень відносяться до додаткових. Вони дають можливість виконати диференціальну діагностику і в деякій мірі визначити ступінь активності патології:
наявність антитіл до компонентів ядер клітин, які визначаються за допомогою імунофлуоресцентного методу;
наявність ревматоїдного фактора;
підвищення в крові рівнів імуноглобулінів М, G, A;
зниження в крові тромбоцитів і лейкоцитів, анемія;
висока швидкість осідання еритроцитів (ШОЕ).
Також застосовують тест Ширмера, який дозволяє визначити ступінь зниження виділення сльози після стимуляції сльозотечі нашатирним спиртом, фарбування кон'юнктиви і рогівки спеціальними офтальмологічними барвниками з подальшим биомикроскопического дослідженням епітеліальних клітин.
Для дослідження функціональності слинних залоз використовують:
мікроскопічне дослідження біопсінного матеріалу (біопатов) слинної залози;
сіалографія - здійснюють рентгенологічним методом після введення в протоки слинних залоз контрастної речовини, методика дозволяє виявити порожнини в залозі діаметр яких перевищує 1 мм;
методика стимульованої і нестимульований сіалометрії - кількість слини, що виділяється за певну одиницю часу.
Лікування синдрому Шенгрена
Лікування даного синдрому проводиться на підставі стадії патології і наявності системних проявів.
З метою стимуляції функцій залози проводять:
підшкірне введення галантамина;
крапельне введення контрикала;
в якості симптоматичної терапії призначають препарат «штучної сльози» (очні краплі) - з високою ( «Офтагель», «Видисик», «Лакропос»), середньої ( «Лакрісін»), низькою в'язкістю ( «Сльоза натуральна», «Лакрісіфі») ;
для загального зміцнення організму проводять курс вітамінотерапії.
На початкових стадіях при відсутності ураження інших систем організму і невиражених змінах в лабораторних дослідженнях призначають тривалі курси глюкокортикостероїдів ( «Дексаметазон», «Преднізолон») в невеликих дозах.
Якщо лабораторні показники і симптоматика виражені значно, але відсутні системні прояви, до кортикостероїдної терапії додають цитостатичні імунодепресивні препарати - «Азатіопрін», «Хлорбутин», «Циклофосфамід». Підтримуюча терапія виконується тими ж препаратами протягом декількох років.
При наявності симптомів системного ураження організму незначно від стадії захворювання негайно призначають високі дози імунодепресантів і кортикостероїдів протягом декількох днів з поступовим переведенням хворого на підтримуючі дози.
При ураженні нирок, васкуліті, генерализованном полиневрите і інших важких проявах патології до перерахованого вище лікування додають екстракорпоральне лікування - плазмова ультрафільтрація, гемосорбція, плазмафарез.
Решта препарати призначають в залежності від наявності ускладнень і супутніх патологій - ендоцервіцит, пневмонія, гастрит, холецистит. У деяких випадках потрібне дотримання дієтичного харчування і обмеження фізичних навантажень.
Синдром Шегрена не є загрозливим для життя станом, але здатний знижувати якість життя настільки, що людина стає інвалідом. Своєчасна діагностика і терапія на ранній стадії цього стану здатні значно уповільнити розвиток патологічного процесу і запобігти тяжким ускладненням, зберігши людині працездатність.