Лікування лейкоплакії і крауроза вульви - пухлини жіночих статевих органів
Це фонові і передракові захворювання, які відносяться до групи гіперкератозів. Лейкоплакія характеризується проліферацією багатошарового плоского епітелію, порушенням його диференціювання і дозрівання, появою пара- і гіперкератозу, акантоз без вираженого клітинного та ядерного поліморфізму і порушення базальної мембрани.
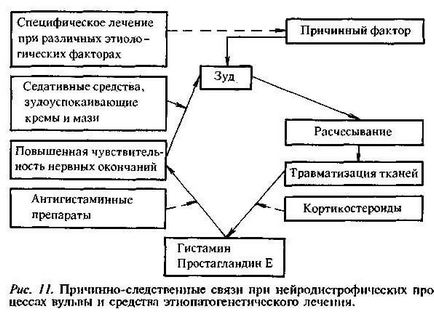
Крауроз - хронічне інволютивно-склеротическое стан вульви, що розвивається як наслідок різних її захворювань. Лейкоплакія в більшості випадків є показником далеко зайшли змін і індикатором наявності інших доброякісних процесів. Тактика лікування визначається відношенням лейкоплакии до фонового процесу (без атипії) або до істинного передраку (лейкоплакія з атипией). Консервативне лікування має бути комплексним, індивідуалізованим, етіологічним, досить тривалим. Схема причинно-наслідкових зв'язків при цьому і вибору лікувальних впливів вказана на рис. 11.
Загальні рекомендації при проведенні лікування. гігієнічний режим (не допускати перегрівання тіла; уникати носіння синтетичного і вовняного білизни, тісно прилеглого до тіла, не використовувати для гігієнічного туалету мило, перманганат калію, борну кислоту і інші сушать і подразнюють шкіру речовини (рекомендується застосовувати для цих цілей кип'ячену воду з настоями трав - ромашка, евкаліпт, календула, кропива, шавлія, або пом'якшувати воду додаванням бікарбонату натрію (харчова сода)); дієтичний режим (молочно-рослинна, вітамінізований, з виключенням прянощів, кави, міцного чаю, алкоголю, нікотину, копченостей, обмеження вуглеводів).
Фармакотерапія. Санаційна терапія виступає як самостійний вид лікування або як метод терапії, що передує оперативному втручанню, і як спосіб реабілітації після нього.
Основні завдання санаційного лікування: усунення (полегшення) Зудов парестезії і нормалізація загального стану хворих. Тривалість терапії - від 10 днів до 1 місяця. З метою підвищення ефективності рекомендується наступний порядок застосування різних засобів: щоденні підмивання геніталій кип'яченою водою або з використанням дігтярне мила; спринцювання 5% -м розчином мідного купоросу (1 ст. ложка на 2-4 л води); інсталяції в піхву 2% -го розчину протарголу в кількості 50 мл на 10-15 хв; теплі сидячі ванночки (10-15 хв) з розчином мідного купоросу; застосування мазей протизапальної дії; опромінення вульви синім світлом протягом 15-20 хв; використання присипок.
Загальзміцнювальна і седативна терапія. Порошок, мікстури, що містять валеріану, броміди, пустирник, нормалізують гальмівні процеси в ЦНС. Транквілізатори призначають в загальноприйнятих дозах, мікстуру по прописи: настій кореня валеріани - 3,0-200,0 г; настоянки пустирника - 6,0 г, барбитала натрію - 1,0 г, діоніна - 0,15 г, приймати по 1 ст. ложці 2-3 рази на день; або порошки за прописом: димедрол - 0,03 г, бромизовал - 0,15 г, глюкоза - 0,3 г, приймати по одному порошку 3 рази на день тривалий час.
Вітаміни. Призначають частіше у вигляді комбінацій (оліговіт, декамевіт, ундевіт) або окремо: вітамін А, Е (аевіт) - в / м по 1 мл протягом 20 днів. Повторний курс лікування проводять через 3-6 міс; вітамін Е (а-токофе-рола ацетат) - в / м або всередину (капсули, масляний розчин) в среднетерапевтических дозах протягом 1 міс; вітамін В - в / м, всередину, електрофорез; В) 5 (пангамат кальцію) - по 1 драже 2-3 рази на день, курсами 2-3 рази в рік; вітамін і - місцево у вигляді 10% -й мазі для аплікацій на вульву 2 рази в день або всередину по 1 табл. 2 рази в день протягом 3-5 тижнів. курс лікування повторюють 2-3 рази на рік. Вітаміни можна використовувати в комбінації з іншими ліками для мазевих аплікацій по прописи: 1. Синестрол - 0,003 г, ментол - 1,0, анестезин - 4,0, вітамін А - 0,03, риб'ячий жир - до 100,0 г; 2. Синестрол - 0,01 г, тестостерону пропіонат 5% -й масляний розчин - 2,0, прогестерон 0,1 г, емульсія гідрокортизону - 4,0 г, вітамін А - 20 000 ОД, вітамін Е 30% - й - 10,0 г, ланолін - 20,0 м
Антигістамінні препарати (димедрол, супрастин, тавегіл, діазолін, перитол, фснкарол). Призначають в середньотерапевтичної дозі протягом 10-15 днів.
Гормональне лікування. Місцево у вигляді мазевих аплікацій. Методом вибору є призначення кортикостероїдів (гидрокортизоновая, преднизолоновая, деперзолоновая мазь, локакортен, флуцинар, синалар, ауробін). Рекомендується використання крему, що містить 7 частин бетаметазона валерианата і 3 частини кротомітона. Крем наносять на уражені ділянки 2 рази в день протягом 2-3 тижнів. При наявності ускладнень вторинної інфекції гормони доповнюють антибактеріальними засобами (2% -й масляний розчин хлорофіліпту, 5% -й лінімент стрептоциду, синтомицина, льовомеколь, емульсія хлоргексидину та ін.). Широко апробовані і застосовуються поєднання різних речовин за наступними прописами: 1. Антибіотик (з урахуванням чутливості мікрофлори) - 1,0 г, сульфадимезин - 5,0, борна кислота 3,0, ланолін і вазелін - порівну по 30,0-40 , 0 г; мазь для тампонів у піхву (2-3 ч) і на вульву протягом 2-3 тижнів .; 2. Левоміцетин, стрептоцид, борна кислота, глюкоза - по 0,3 г, масло какао - 3,0 г; ректальні свічки 1-2 рази на день; 3. Левоміцетин - 0,3 г, фурацилін - 0,01 г, борна кислота, глюкоза - по 0,2 г; ректальні свічки використовують ідентично; 4. Леворин - 250 000 ОД, інсулін - 0,2 г, глюкоза - 0,6, анестезин - 0,4, масло какао - 2,0 г; ректальні свічки.
З гормональних засобів показані поєднання естрогенів і андрогенів в співвідношенні 1: 10-1: 20 місцево у вигляді мазевих (кремових) аплікацій з прописи: Синестрол - 0,01 г, тестостерону пропіонат - 0,1 г, прогестерон - 0,1 г, емульсія гідрокортизону - 4,0 г, вітамін А - 20 000 ОД, вітамін Е - 5,0 г, ацетилхолін хлорид - 0,4 г, ланолін - до 20,0 г; абопарентерально використовують суміш, що містить 2 мг естрадіолу дипропіонату та 40 мг тестостерону пропіонату - вводять в / м 2 рази в тиждень протягом 2-3 міс. Можна замість комбінації застосовувати тільки 2% -ю мазь, яка містить тестостерону пропіонат, - у вигляді мазевих аплікацій в невеликих кількостях 2-3 рази на день або через день протягом 6-8 тижнів. з наступним підтримує використанням.
Біостимулятори (алое, ФіБС, склоподібне тіло, торфот) призначають п / к, в / м по 1-2 мл протягом 20-30 днів. Апілак - по 1 табл. 2-3 рази на день під язик (100 табл. На курс) або в свічках 1-2 рази на день ректально. Повторні курси біостимуляторів проводять з наростаючими перервами 2-4-6-12 міс, можливі різні варіанти комбінацій. Найбільш часто застосовують комбіновану диференційовану місцеву терапію речовинами з різним механізмом лікувальної дії, форми застосування їх різні. Вплив на вогнище ураження здійснюють щоденним підмиванням зовнішніх статевих органів і сидячими гарячими ваннами з настоями трав, з подальшими мазевими аплікаціями вітамінів в оліях (каротолін, обліпиха, прополіс, хлорофіл-каротинові паста) або 1,5% -й емульсії лізоциму. При різко вираженому запаленні (набряк, розчухи, тріщини, екскоріаціі) на першому етапі показані примочки з охолодженими розчинами повареної солі (0,86%), фурациліну (1: 5000), рідиною Бурова, свинцевою водою, з подальшою індиферентної сидячій Фитовала . У міру зникнення гострих запальних явищ переходять до мазевих аплікацій. При ессенциальном свербінні, краурозе без вираженої сухості шкіри і слизової місцево застосовують обтирання зовнішніх статевих органів 1% -м гарячим оцтом або примочки з 2% -м розчином фенолу. Широко використовують різні зудоуспокаіваюіще склади.
При свербінні періанал'ной області рекомендують ректально протягом 20-30 днів. застосовувати свічки наступного складу: преднізолон - 0,01 г, екстракт беладони - 0,02, ксероформом - 0,1, димедрол - 0,02, гліцерин - 0,12, масло какао - 2,0 г; при сухості, легкої вразливості та інших трофічних змінах - вітамінізовані креми, що містять спермацет, ланолін, масла, але не вазелін. До них зазвичай додають різні лікарські речовини (димедрол, вітаміни, гормони та ін.).
Специфічна десенсибілізуюча терапія. Спочатку проводять внутрішньошкірний тест на чутливість до естрогенів і прогестерону з метою виявлення сенсибілізації до гормонів. Залежно від інтенсивності свербежу в / к ін'єкції статевих гормонів призначають 1-2 рази на тиждень, 1 раз в 2 тижні або 1 раз в місяць на внутрішній поверхні передпліччя. Необхідний естроген, до якого виявлена сенсибілізація, вводять в / к в дозі в 2-3 рази більшою, ніж прогестерон, або естрогени вводять без прогестерону. При більшій чи однаковою чутливості до прогестерону, ніж до естрогенів, прогестерон вводять в рівній або в 2 рази більшою дозі, ніж естрогени. Наприклад: 0,1% -й розчин естрадіолу дипропіонату - 0,04 мл, 1% -й розчин прогестерону - 0,02 мл (Е: П = 2: 1), або естрадіолу дипропіонат 0,1% - й розчин - 0,03 мл, діетилстильбестрол 0,1% -й розчин - 0,03 мл і 1% -й розчин прогестерону - 0,02 мл (Е: П = 3: 1); дози двох естрогенів в ефекті підсумовуються, або 0,1% -й розчин естрадіолу дипропіонату 0,03 мл і 0,1% -й розчин естріолу 0,03 мл без прогестерону. Наступні в / к ін'єкції статевих гормонів (через 1, 2, 3 тижні) виробляють в тих же дозах або на 0,01-0,02 мл великих (у випадках наполегливої свербежу вульви).
Лікування блокадами (паравульварная денервация). Проводять за двома методиками. Новокаїнові блокади включають місцеву інфільтраційну анестезію області вульви і реґіонарну - області іннервації сороміцьких нервів. Для проведення блокади досить 100-150 мл 0,25% -го розчину новокаїну, частота виконання - один раз в 2-3 міс. Основний недолік - нетривалість ефекту. Спіртоновокаіновие блокади: спочатку виробляють анестезію вульви і ішіоректальние анестезію 0,25% -м розчином новокаїну (200-300 мл блокуючого розчину), потім виконують блокаду 20% -м розчином 96 ° спирту в 0,5% -м р -ре новокаїну (100 мл робочого розчину містять 20-30 мл 96 ° спирту і 70-80 мл новокаїну). Блокаду виконують в стаціонарі до 5 разів з тижневими інтервалами. Спирт не вводять в точку між задньою спайкою піхви і анусом (небезпека некрозу). Інфільтрація і набряк після блокади зберігаються до 5-го дня. Для їх зменшення використовують гелій-неоновий лазер (довжина хвилі - 0,63 мкм, пучок расфокусированний, ПМ - до 100-150 мВт / см2) на область набряку. Доцільно доповнення блокади регіонарним підшкірним введенням кисню в область зовнішніх геніталій і промежини.
Немедикаментозне лікування. Фітотерапія. Для місцевої терапії застосовують настої трав з антисептичними, в'яжучими, дезодорують властивостями (ромашка, деревій, кропива, шавлія, евкаліпт, календула). Всередину вживають збір наступного складу: фіалки триколірної трава - 3, низки трава - 2, суниці лист - 3, хвоща польового трава - 2, деревію трава - 2, чорної смородини лист - 2, кропиви трава-1, лопуха корінь - 3; 1 ст. ложку збору заливають 500 мл окропу, кип'ятять 3 хв, настоюють 20 хв, проціджують, приймають по 100 мл відвару 3 рази на день протягом трьох місяців. При запорах додають кору крушини.
Голкорефлексотерапія. Застосовують як самостійний вид лікування (монотерапія) або (частіше) як компонент комплексного лікування при відсутності ефекту від інших методів терапії при локалізованих і поширених формах. Всього проводять 3 курсу (кожен по 10 сеансів) з перервами 1,5-2 міс. Для підбору ТА на початку курсу використовують методику трьох рівнів. У першому рівні впливають на ТА четвертої пари «чудесних» меридіанів: МС6, RP4 спільно з точкою групового Л О-RP6. При відсутності розлади менструального циклу або клімактеричного синдрому впливають на точки другої пари «чудесних» меридіанів: 77? 5, VM # 92 ;, VB59. У другому рівні впливають на точки вторинних меридіанів. Замість третього рівня впливають на точки по функціональній характеристиці або сегментарні - VCS, VCl, VC28, К40, F5, VCl, VC1.
Лазертерапія. Залежно від характеру і ступеня вираженості патологічного процесу використовують терапевтичні (ГКЛ, ГНЛ, ІК) і хірургічні (С02) лазери.
Показання до лазертерапіі:
- лейкоплакия без атипії (ГКЛ, ГНЛ);
- краурозом неускладнений (початкова форма) - ДКЛ, ГНЛ;
- крауроз, ускладнений вульвітов (ГНЛ, ГКЛ, ІК);
- лейкоплакия з дисплазією (02-лазер, С02 і ГНЛ);
- краурозом неускладнений (склеротична форма) - С02-, поєднання С02 і ГНЛ, ІК-лазер.
Гелій-кадмієвий лазер (ГКЛ). довжина хвилі - 0,44 мкм, експозиція - 10 хв, разова енергетична щільність потужності відповідає щільності енергії в 0,45 Дж / см2, курс лікування - 18 процедур щодня, пучок розфокусувати-сфокусований по полях. При використанні світловода щільність потужності регулюють світловою плямою - 3,2 Вт / м2. Повторні курси через 2, 6 тижнів, потім через 6, 8, 12 місяців.
Гелій-неоновий лазер (ГНЛ). довжина хвилі - 0,63 мкм, щільність потужності - до 200 мВт / см2, експозиція - 10-15 хв, курс - 12-18 процедур, промінь підводять до пацієнта за допомогою світловода або використовують дистанційну методику, сканують по полях. Можливе застосування лазерпунктури ГНЛ (ПМ 30-75 мВт / см2) на одну ТА або поєднання ГНЛ з ультразвуковою терапією (ГНЛ опромінюють патологічний осередок по полях сфокусованим пучком протягом 5 хв, потім впливають ультразвуком в імпульсному режимі - 0,6-0,8 Вт / см2, експозиція 10 хв).
Хірургічне лікування. Електрохірургія застосовують у вигляді паравульварной діатермоденерваціі. Є одним з раціональних нейрохірургічних методів, що дозволяє досягти вираженого невротичного ефекту. Показання: 1) відсутність ефекту від тривалого консервативного лікування; 2) наявність життєвих і вікових протипоказання до вульвектомія; 3) завзятий свербіж вульви (відсутність виражених місцевих змін) з порушенням загального стану хворої і вираженими нервово-психічними зрушеннями. Метод протипоказаний при підозрі на малигнизацию.
Діатермоденервація. паравульварная діатермоденервація шляхом отсепаровкі шкірного клаптя і слизової вульви від підлягає фасції і діатермотомія нервових закінчень; циркулярна діатермопрепаровка шкірних покривів вульви; субкутанная паравульварная діатермоденервація шляхом послідовної циркулярної діатермопунктури області вульви; діатермоденервація стрижневими електродами.
Лазерхірургія. Проводять за допомогою 02-лазера: довжина хвилі - 10,6 мкм, расфокусированний пучок діаметром до 5 мм, потужність випромінювання - від 6 до 12 Вт (40-60% максимальної потужності апарату «Скала-пель-1» при діаметрі світлового плями від 1,5 до 2,5 мм). Лазерну вапоризації проводять після адекватної анестезії (2% -м розчином новокаїну, 3% -м розчином лідокаїну), кількість процедур залежить від величини патологічного вогнища. Для поліпшення результатів лазерхірургію доповнюють лазертерапія - впливають на струп расфокусированним пучком ГНЛ за дистанційною методикою або змінним магнітним полем (10-20 хв).
Вульвектомія. Є основним хірургічним методом терапії. Виділяють часткову вульвектомія (при локальному ураженні у молодих жінок) і тотальну (при просторості патологічного процесу і у літніх жінок). Метод травматичний і не позбавляє можливості рецидивів.
До нових методів лікування лейкоплакії, особливо шєєчной локалізації, відноситься криохирургия рідким азотом (див. Патологія шийки матки).
Реабілітація. Найбільш придатні психотерапія. гіпноз, аутогенне тренування, повторні курси ІРТ, лазертерапія, фітотерапія, використання біостимуляторів. Активну участь повинен приймати психоневролог.