Кардіоваскулярний ризик складові і оцінка

За даними Всесвітньої організації охорони здоров'я, серцево-судинні захворювання (ССЗ) залишаються провідною причиною інвалідності та передчасної смерті в світі, а також внесок є дуже суттєвий внесок в постійне подорожчання вартості медичної допомоги.
В основі більшості серцево-судинних захворювань лежить атеросклероз, який може розвиватися повільно і непомітно протягом багатьох років до появи перших симптомів, що зазвичай відбувається в середньому віці. Гострі коронарні і цереброваскулярні катастрофи часто розвиваються раптово і нерідко призводять до смерті ще до того, як пацієнту встигнуть надати будь-яку медичну допомогу.
На початку 50-х років ХХ століття була створена загальновизнана в даний час концепція факторів ризику, які впливають на показники захворюваності, частоту ускладнень і смертність від різних захворювань, в т.ч. серцево-судинних. Під ризиком в даному випадку розуміється ймовірність розвитку захворювання, його ускладнень і смерті від цього захворювання. Численними дослідженнями показано, що модифікація кардіоваскулярних факторів ризику дозволяє істотно знизити серцево-судинну захворюваність і смертність у осіб з діагностованими і з невиявленим серцево-судинними захворюваннями.
Основні фактори кардіоваскулярного ризику
Фактори кардіоваскулярного ризику прийнято розділяти на модифікуються і немодіфіціруемих.
До немодифікованим відносять вік (чим старше, тим більше ризик ССЗ), чоловіча стать, спадковість (випадки передчасної смерті від ССЗ або розвиток ССЗ - інфаркт міокарда, інсульт, перенесені ангіопластика або аортокоронарне шунтування у кровних родичів: чоловіків у віці до 55 років і у жінок у віці до 65 років).
Основними модифікується факторами кардіоваскулярного ризику вважаються:
- артеріальна гіпертензія (артеріальний тиск ≥ 140/90 мм рт.ст. для осіб без цукрового діабету і ≥ 130/80 мм рт.ст. для осіб з діабетом);
- дисліпідемія (зустрічаються в різних комбінаціях підвищення в крові рівнів загального холестерину більше 5,0 ммоль / л, холестерину ліпопротеїдів низької щільності більше 3,0 ммоль / л, тригліцеридів більше 1,7 ммоль / л, зниження рівня ліпопротеїдів високої щільності менше 1,0 ммоль / л для чоловіків і менше 1,2 ммоль / л для жінок);
- цукровий діабет або порушення толерантності до глюкози;
- надлишкова маса тіла (індекс маси тіла більше 25 кг / м 2); куріння (в т.ч. пасивне);
- куріння (в т.ч. пасивне);
- недостатня фізична активність;
- надмірне споживання алкоголю, порушення обміну сечової кислоти, забруднення повітря, країна проживання (експертами ВООЗ проживання на території країн колишнього СРСР визнано фактором кардіоваскулярного ризику).
Тривала дія цих факторів сприяє прогресуванню атеросклерозу, зростання і дестабілізації атеросклеротичних бляшок, що в кінцевому підсумку призводить до стенозированию і оклюзії артерій, які кровопостачають такі життєво важливі органи, як серце і головний мозок. Крім перерахованих, існує досить багато і інших чинників кардіоваскулярного ризику, але, оскільки їх роль в розвитку ССЗ значно менше, для клінічних цілей вони в більшості випадків не використовуються.
Взаємодія факторів кардіоваскулярного ризику
У одного і того ж людини найчастіше зустрічається одночасно кілька чинників кардіоваскулярного ризику. Однак слід враховувати, що при цьому відбувається не суммация, а взаємне потенціювання ризику. Це означає, що сумарний ризик ССЗ, їх ускладнень та серцево-судинної смерті при наявності 2-х і більше кардіоваскулярних факторів ризику у одного і того ж людини перевищує арифметичну суму цих же ризиків, узятих окремо.
Оцінка сукупного індивідуального кардіоваскулярного ризику
У осіб без ознак серцево-судинних захворювань індивідуальна оцінка сумарного кардіоваскулярного ризику в клінічній практиці в даний час проводиться найчастіше за шкалами EuroSCORE (European Systematic COronary Risk Estimation), які розроблені окремо для країн Європи з низьким і високим ризиком ССЗ (до останніх належить і Україна), а також за шкалою Framingham. створеної в США. Існують і інші шкали кардіоваскулярного ризику - німецька PROCAM. Новозеландська, Шеффілдського і ін. Але вони використовуються значно рідше. Всі зазначені шкали використовуються або у вигляді спеціальних таблиць, або у вигляді програм-калькуляторів (як онлайнових, так і з можливістю скачування), які доступні в Інтернеті.
Для населення України найбільш прийнятною на сьогодні вважається шкала EuroSCORE (рис. 1). За допомогою даної шкали розраховується індивідуальний ризик (ймовірність) смерті від серцево-судинних захворювань. Ризик вважається високим, якщо його рівень досягає 5% і більше.
Мал. 1. Таблиця для визначення ризику у пацієнтів з регіонів Європи з високим ризиком розвитку ССЗ.
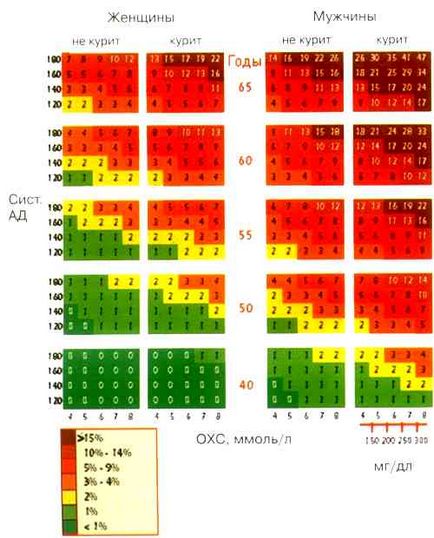
Примітка: ЗХС - загальний холестерин крові
Такі особи потребують наполегливої корекції ризику, а також активному цільовому виявленні можливого безсимптомного серцево-судинного захворювання (як правило, атеросклеротичного генезу). В цьому випадку в клінічній практиці переважно застосовуються такі неінвазивні методи дослідження: електрокардіографія (ЕКГ), включаючи автоматичне добове амбулаторне моніторування, ультразвукові дослідження серця (в т.ч. стрес-ехокардіографія, тканинної доплер і ін.), Магістральних судин шиї, голови та кінцівок, мультиспіральна комп'ютерна томографія, магнітно-резонансна томографія. Ці методи дозволяють виявити епізоди ішемії, локальні порушення скоротливості і перфузії міокарда, гіпертрофію, дилатацію, порушення геометрії, скоротливості і синхронності скорочення відділів серця, потовщення комплексу інтима-медіа в судинах, атеросклеротичні бляшки і відкладення кальцію в артеріях (в т.ч. коронарних ), стенози і аневризми судин.
Проте, слід брати до уваги обмеженість шкали EuroSCORE, яка враховує тільки такі фактори кардіоваскулярного ризику, як стать, вік, систолічний артеріальний тиск, рівень загального холестерину, статус куріння. Тому до групи високого ризику за останніми європейськими рекомендаціями відносять також пацієнтів з встановленим ССЗ, захворюванням периферичних артерій або церебральним атеросклерозом; осіб з цукровим діабетом II типу або I типу з мікроальбумінурією; осіб зі значним підвищенням рівнів окремих факторів ризику: загального холестерину - 8 ммоль / л (320 мг / дл) і більш, холестерину ліпопротеїдів низької щільності - 6 ммоль / л (240 мг / дл) і більш, артеріального тиску - 180/110 мм рт.ст. и більше; найближчих кровних родичів пацієнтів з раннім початком атеросклеротичних серцево-судинних захворювань або осіб з високим ризиком ССЗ (див. вище).
«Нові» чинники кардіоваскулярного ризику
За останні півтора десятиліття був запропонований ряд «нових» показників, що відносяться до факторів кардіоваскулярного ризику.
Це підвищений рівень С-реактивного білка (визначається кількісними методами), гомоцистеїнемії, рівень мозкового натрійуретичного пептиду, тумор-некротичний фактор і т.д.
Експерти США та країн Європи, незважаючи на певну користь визначення цих факторів в деяких клінічних ситуаціях, на сьогоднішній день прийшли до висновку, що отримана таким чином інформація мало що додає до сукупного кардіоваскулярного ризику, розрахованим на підставі більш «традиційних» чинників ризику, і істотно не змінює тактику первинної та вторинної профілактики серцево-судинних захворювань. У той же час, співвідношення вартість / ефективність для рутинного виявлення «нових» факторів кардіоваскулярного ризику в повсякденній клінічній практиці поки не є оптимальним.