Хвороба Меньєра симптоми, лікування, діагностика, відео
Хвороба Меньєра є досить рідкісною патологією, яка характеризується рецидивуючими запамороченнями системного характеру. часто в поєднанні з кохлеарними симптомами, її зустрічальність дорівнює порядку 20-200 випадків на 100000 населення (що навіть менше запаморочення при мігрені. досягає 1000 випадків на сто тисяч населення), проте часто має місце гіпердіагностика даного захворювання.
Відмінностей по частоті серед осіб різної статі немає. Захворювання починається в 30-50 років, до двадцяти або після 70 років дебют хвороби Меньєра казуїстично рідкісний. Простежується спадкова схильність, приблизно кожен десятий вказує на сімейний анамнез.
Інформація для лікарів. Код діагнозу за класифікацією МКХ-10 H81.0, згідно з цим шифру, відноситься до ЛОР-захворювань.

Перед тим як говорити про причини і патогенезі захворювання, слід звернути увагу на асоційоване з патологією стан - Ендолімфатичний гідропс - розширення простору ендолімфи равлики і лабіринту. Дана ендолімфатична водянка іноді має місце сама по собі, а також може бути вторинною, наприклад, розвиваючись після травми внутрішнього вуха, метаболічних розладів, інфекції і т.д. Тільки наявність ідіопатичного стану має місце при хворобі Меньєра, в інших випадках йдеться про синдром Меньєра, незважаючи на дуже схожу клінічну картину. Це є основною відмінністю між цими термінами.
Ендолімфатичний гідропс виявляється практично у всіх пацієнтів з хворобою Меньєра, при проведенні патоморфологічного дослідження. При цьому причини залишаються ясними, як не ясні і механізми, які призводять до наявного сімптомокомлекс, пароксизмальними стану і прогресуванні. При цьому сама водянка равлики може бути пов'язана і з збільшенням, і зі зменшенням резорбції рідини. Є гіпотеза про наявність обструктивного процесу в протоках або мішку (придатки простору для ендолімфи лабіринту і равлики). Дана теорія знаходила своє підтвердження у морських свинок, після проведення експерименту, при цьому водянка не формувався в тих же умовах у мавп. Є також дані про порушення іонного обміну.
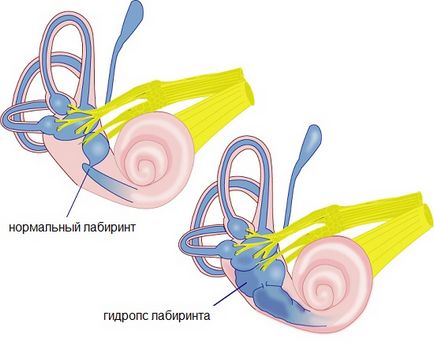
Пояснення ж рецидивуючих причин, як прийнято вважати, полягає в розриві мембран, що відгороджують ендолімфу від перилімфи і зміні концентрації калію і порушенні через це роботи волоскових клітин. При цьому швидке відновлення розриву мембрани призводить до нормалізації змісту іонів. Також висувається гіпотеза, що волоскові клітини банально «стискаються» підвищеним тиском ендолімфи лабіринту.
Симптоми і діагностика
Основними симптомами хвороби Меньєра є напади системного запаморочення, яке супроводжується зниженням слуху, наявністю кохлеарних симптомів (низькочастотний шум у вусі, відчуття закладеності вуха). Запаморочення швидко досягає максимуму, може супроводжуватися нудотою аж до блювоти, потовиділенням, нестійкістю при ходьбі, іноді виникає діарея (у важких випадках). Часто будь-який рух посилює симптоми. Приступ триває до декількох годин, однак ряд симптомів (наприклад, нестійкість), можуть зберігатися до декількох діб після нападу. На початку нападу виникає ністагм порушення, спрямований в бік пошкодженого лабіринту, який далі змінюється на ністагм гноблення, який спрямований в інший бік і зберігається кілька годин. Далі можливо розвитку ністагму відновлення (напрямок таке ж, що і у нистагма збудження).
На початку захворювання запаморочення або порушення слуху може виникати ізольовано, через 2-3 роки після появи захворювання спостерігають всі симптоми в сукупності. Це допомагає в разі тривало рецидивуючого запаморочення, коли діагноз хвороба Меньєра малоймовірний.
Частота нападів може бути абсолютно різною (від 2 разів на тиждень до 1 разу на рік). Спочатку після нападу порушення слуху непередбачувано змінюються. При аудіометрії як раз-таки флуктуації порушення слуху на низькі частоти дозволяє уточнити і поставити діагноз. У пізніх стадіях знижується слух на весь спектр частот, також як стає постійним і вираженим шум у вухах. Через 10-15 років (кінцеві стадії) запаморочення проходить, як правило, при цьому зберігаються перманентні порушення рівноваги (легко і помірно виражені), туговухість (не до глухоти) і шум на ураженій стороні. При цьому важливо знати, що двостороннє наявність симптомів відзначається приблизно у 40% пацієнтів. Залучення ж другого вуха може наступити на будь-якому етапі захворювання.
Для постановки діагнозу важливо чітко зібрати скарги, анамнез, виявити характерні вестибулярні і кохлеарні симптоми. Аудіометрія важлива для підтвердження зниження слуху на низькі частоти і варіація симптомів в ранніх стадіях. Іноді використовуються електрокохлеографіі. Однак даний метод не оптимальний, часті помилково негативні результати. Слухові викликані потенціали залишаються в нормі. Калоріческая проба в половині випадків виявляє однобічну гіпофункцію лабіринту на ураженій стороні, але в 20% - на протилежній. Більш специфічна варіація відповідей при повторюваних калорических пробах, що має місце у 40% людей. МРТ, як правило. нормально і показано лише в сумнівних випадках (підозра на пухлину, постійне прогресування і т.п.). при двосторонньому процесі важливо виключити сифіліс внутрішнього вуха і аутоімунні ураження.
Хвороба Меньєра повинна бути диференційована від водянки лабіринту після травми, лабіринтиту різного генезу. Також важливо виключити ТІА, перилімфатична фістулу. сифилитическое поразку, невриному слухового нерва. отосклероз.
Чи не є методів лікування, які запобігають прогресування захворювання при хворобі Меньєра. Симптоматичне лікування включає призначення лікарських засобів, психологічної корекції, оперативні методики. Як показує практика позитивні ефекти дають препарати бетагистина (Бетасерк. Вестібо. Тагіста і т.д.), деякі специфічні сечогінні препарати (бензофлуазід, Диакарб). Деякі лікарі вважають ефективною низькосольову дієту. При нападі можна вдаватися до вестібулолітікам. Важливо пояснити пацієнтові. Що ні порушене вухо, як правило, залишається таким, тоді як корекція слуху можлива за допомогою слухового апарату. Підвищена тривожність в силу наявності діагнозу може зажадати корекцію тривоги (і ймовірного психогенного запаморочення) антидепресантами, протівотревожнимі препаратами. Важливо пам'ятати про поганий сполучуваності протівотревожних коштів з препаратами з діючою речовиною бетагистина гідрохлорид, тому курси лікування повинні бути роздільними.
Оцінка ефективності проводиться не раніше, ніж через 2-3 місяці терапії. Якісним і об'єктивним методом оцінки ефекту від лікування є ведення щоденника нападів. Слід враховувати, що лікування не дає запобігти прогресуванню зниження слуху.
При виражених, частих нападах, а також неефективності консервативного лікування можливе оперативне втручання. Найчастіше вдаються до розсічення вестибулярного нерва, при якому у 90% пацієнтів можливо досягнення ремісії симптомів запаморочення, не впливаючи при цьому на слухову функцію. Мене інвазивне втручання - введення Ототоксичність антибіотика - гентаміцину в середнє вухо. Даний препарат можна вводити навіть в амбулаторній практиці, діє він переважно на вестибулярні волоскові клітини, що дозволяє зберігати слух у більшості пацієнтів. Втручання на Ендолімфатичний мішок сумнівно, дослідження не показують статистично значущу ефективність на сьогоднішній день.
Загальний прогноз несприятливий для одужання і сприятливий для життя. Захворювання невиліковно, незважаючи на ймовірність розвитку ремісії, ніхто не застрахований від загострення процесу. Однозначно ефективної, патогенетично обгрунтованої терапії або ідеального оперативного втручання не існує. Захворювання призводить до вираженої приглухуватості і стійких порушень рівноваги на кінцевих етапах (нехай і в легкому ступені).