Хронічний холецистит
ХРОНІЧНИЙ ХОЛЕЦИСТИТ
Хронічний холецистит - запалення жовчного міхура, переважно бактеріального походження, іноді виникає вдруге при дискінезії жовчних шляхів і жовчних каменях або паразитарних інвазіях. В даному розділі буде розглянуто хронічний безкам'яний холецистит. Хронічний калькульозний холецистит розглядають в курсі хірургічних хвороб.
Хронічний безкам'яний холецистит - одне з найпоширеніших захворювань жовчовивідних шляхів, зустрічається у всіх вікових групах, але переважно страждають особи середнього віку (від 40 до 60 років). Захворюваність становить 6-7 випадків на 1000 населення. Жінки хворіють частіше за чоловіків в 3-4 рази.
Основну роль у розвитку хронічного холециститу грає умовнопатогенна мікрофлора. Найбільш частий збудник - кишкова паличка (у 40% хворих), дещо рідше - стафілококи і ентерококи (по 15%), стрептококи (у 10% хворих). У третини хворих виявляють змішану мікрофлору. Дуже рідко (приблизно в 2% випадків) висівають протей і дріжджові гриби. Етіологічна роль лямблій сумнівна. Незважаючи на досить високу частоту виявлення лямблій у дуоденальному вмісті, в даний час вважають, що лямбліоз нашаровується на запальний процес в жовчному міхурі.
Для розвитку хронічного холециститу недостатньо тільки інфікування жовчі. Привертають до нього застій жовчі і пошкодження стінок жовчного міхура.
• Застою жовчі сприяють:
- порушення режиму харчування (ритму, якості і кількості їжі, що вживається);
- іннерваціонних порушення різного генезу;
- порушення обміну, що призводять до зміни складу жовчі (ожиріння, атеросклероз, цукровий діабет та ін.);
- органічні порушення шляхів відтоку жовчі.
Пошкодження стінок жовчного міхура можливо в результаті:
- подразнення слизової оболонки жовчного міхура жовчю зі зміненими фізико-хімічними властивостями;
- травматизації конкрементами (камені можуть утворитися в жовчному міхурі без попереднього запалення);
- подразнення слизової оболонки панкреатическими ферментами, затікають в загальний жовчний протік;
- травм жовчного міхура.
Інфекція потрапляє в жовчний міхур трьома шляхами: висхідним, гематогенним і лімфогенним.
• Висхідним шляхом інфекція проникає з кишечника. Цьому сприяють гіпо- та ахлоргидрия, порушення функції сфінктера Одді, екскреторна недостатність підшлункової залози.
• Гематогенним шляхом інфекція може проникнути в жовчний міхур з великого кола кровообігу по ниркової артерії (частіше при хронічному тонзиліті і інших ураженнях рото і носоглотки) або з кишечника по ворітної вени. Сприяє цьому порушення бар'єрної функції печінки.
• Лімфогенним шляхом інфекція потрапляє в жовчний міхур при апендициті, запальних захворюваннях жіночої статевої сфери, пневмонії та гнійних процесах в легенях.
Сприятливі умови для розвитку потрапила в жовчний міхур інфекції сприяє застою жовчі, зумовлений впливом перерахованих причин. Застій жовчі змінює холатохолестеріновий індекс (зниження рівня жовчних кислот і збільшення концентрації холестерину), що сприяє утворенню холестеринових каменів (рис. 3-5).
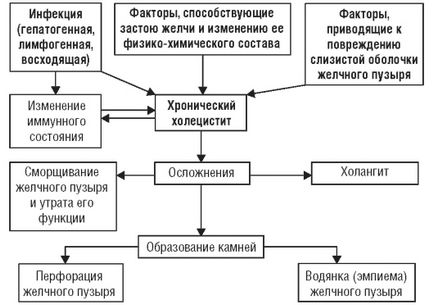
Мал. 3-5. Патогенез хронічного безкам'яного холециститу
В патогенезі хронічного безкам'яного холециститу мають значення також чинники, що призводять до пошкодження стінок жовчного міхура з травматизацією його слизової оболонки, порушенням кровообігу і розвитком запалення. У ряду хворих на хронічний холецистит первинно відбувається пошкодження слизової оболонки жовчного міхура при порушеному відтоку жовчі, а інфекція приєднується вдруге.
Тривалий запальний процес, хронічний осередок інфекції негативно впливають на імунобіологічний стан хворих, знижують реактивність організму.
Хворим на хронічний холецистит властиві специфічна і неспецифічна сенсибілізація до різних факторів зовнішнього і внутрішнього середовища, розвиток алергічних реакцій. В результаті створюється порочне коло: запалення в жовчному міхурі сприяє надходженню в кров мікробних антигенів, що призводить до сенсибілізації, яка підтримує хронічний перебіг холециститу і сприяє його рецидиву.
Якщо морфологічні зміни розвиваються тільки в слизовій оболонці жовчного міхура і носять катаральний характер, то функція жовчного міхура довгий час залишається досить збереженою. Якщо ж запальний процес захоплює всю стінку жовчного міхура, то відбуваються потовщення і склероз стінки, зморщування міхура, втрачаються його функції і розвивається перихолецистит. Запальний процес з жовчного міхура може поширитися на жовчні ходи і привести до холангіту.
Крім катарального запалення, при холециститі може виникати флегмонозний або навіть гангренозний процес. У важких випадках в стінці жовчного міхура утворюються дрібні абсцеси, осередки некрозу, виразки, які можуть викликати перфорацію або розвиток емпієми.
Тривалий запальний процес при порушенні відтоку жовчі, крім утворення каменів, може привести до утворення запальних «пробок».
Ці «пробки», закупорюючи протоки міхура, сприяють розвитку водянки жовчного міхура і прибескаменном формі холециститу. Основні ланки патогенезу представлені на рис. 3-5.
Таким чином, при хронічному бескаменном холециститі можуть розвиватися наступні ускладнення:
• перфорація жовчного міхура;
• емпієма жовчного міхура;
• утворення каменів.
Внаслідок надзвичайно тісного анатомічного і фізіологічної зв'язку жовчного міхура з прилеглими органами у хворих на хронічний холецистит вражаються печінка (гепатит), підшлункова залоза (панкреатит), шлунок і дванадцятипала кишка (гастрит, дуоденіт).
Загальноприйнятою класифікації хронічного безкам'яного холециститу не існує. Нижче, в дещо спрощеному вигляді наведено класифікацію, запропонована A.M. Ногаллер (1979).
• За ступенем тяжкості:
• По стадіях захворювання:
- нефункціонірующіх або «відключений» жовчний міхур;
- дискінезію - гипокинетический або гіперкінетичний тип;
• стан інших органів і систем (хронічний гепатит, хронічний панкреатит та ін.).
При виявленні конкрементів у жовчному міхурі доцільно говорити про жовчнокам'яної хвороби і вказувати ускладнення, пов'язані з міграцією каменів.
Лікування хронічного холециститу визначається фазою перебігу процесу - загострення або ремісія.
У фазі загострення слід зменшити обсяг і калорійність їжі з подальшим поступовим збільшенням добової калорійності. Рекомендують часте дробове харчування в одні і ті ж години, що сприяє кращому відтоку жовчі. Виключають смажені, солоні і копчені страви, яєчні жовтки, екстрактивні речовини м'яса і риби.
Для усунення болю використовують парентеральне введення дротаверина (но-шпа *), бенціклан (галідор *), папаверину, метоклопраміду. При виражених болях використовують метамізол натрію (баралгін *) по 5,0 мл внутрішньовенно або внутрішньом'язово. При стиханні болів переходять на прийом перерахованих препаратів всередину. Як правило, болі купіруються в перші 1-2 тижні від початку лікування, зазвичай терапія цими препаратами не перевищує 3-4 тижнів.
Болі при хронічному холециститі залежать не тільки від виражених дискинетических розладів жовчного міхура, сфінктерів біліарного тракту, але і від інтенсивності запального процесу в жовчовивідних шляхах. У зв'язку з цим раннє застосування антибактеріальної терапії виявляється досить ефективним. Так як визначення чутливості висіває з жовчі мікрофлори до антибіотиків, як правило, неможливо, доцільно в такій ситуації призначати антибіотики широкого спектру дії, що не піддаються в печінці істотної біотрансформації. Виходячи з цього всередину призначають антибіотики, припадає в жовч в дуже високих концентраціях: еритроміцин по 0,25 г 6 разів на добу, рифампіцин по 0,15 г 3 рази на добу, лінкоміцин всередину по 0,5 г 3 рази на добу за 1 -2 ч до їжі.
Антибіотики, що проникають в жовч в досить високих концентраціях: доксициклін по 0,05-0,1 г 2 рази на добу, метациклин в дозі 0,3 г 2-3 рази на добу. Лікування антибактеріальними засобами проводять 8-10 днів. Після 2-4-денної перерви доцільно повторити лікування цими препаратами ще 7-8 днів.
У разі виявлення паразитарних інвазій проводять відповідну терапію. Так, при лямбліозі призначають метронідазол по 0,25 г 3 рази на добу після їжі протягом 7 днів або фуразолідон по 0,15 г 3-4 рази на добу.
Призначення антибактеріальних препаратів не виключає необхідності проведення комплексного лікування з використанням спазмолитических, жовчогінних препаратів, а також фізіотерапевтичних процедур.
Спазмолітики усувають спазм жовчних шляхів, полегшують відтік жовчі і тим самим ліквідують больовий синдром. У разі рідкісних больових нападів ці препарати застосовують епізодично. При тривалих болях рекомендується прийом препаратів протягом 2-4 тижнів. Використовують переважно міо
тропів спазмолітики: дротаверин (но-шпа *) по 2,0 мл внутрішньом'язово або всередину по 0,04 г 2-3 рази на добу, бенциклан (галідор *) 2,5% розчин внутрішньом'язово або всередину по 0,1-0, 2 г 2-3 рази на добу.
Застосування жовчогінних препаратів протипоказано в період загострення при виражених запальних процесах в жовчному міхурі і жовчних протоках. Їх призначають при стиханні запального процесу або в період між нападами.
Жовчогінні препарати - холеретики (засоби, що стимулюють утворення жовчі) - використовують у фазу ремісії у хворих з ознаками гіпертонічної дискінезії жовчного міхура. Використовують препарати, що містять жовч або жовчні кислоти, - аллохол * по 1 таблетці 3 рази в день після їжі, холензим * по 1 таблетці 3 рази на день до їди; ряд синтетичних речовин - осальмід (оксафенамид *) по 0,25 г 3 рази на день, никодин * по 0,5 г 3 рази на день до їди; препарати рослинного походження - сума флавоноїдів квіток цмину піскового (фламин *) по 0,05 г 3 рази на день за 30 хв до їди, відвар кукурудзяних рилець 10 г на 200 мл води по 1/4 склянки 3-4 рази на день за 15 хв до їди.
Якщо ж є гіпотонічна дискінезія жовчного міхура, то призначаютьхолекінетики (препарати, що підсилюють м'язове скорочення жовчного міхура і тим самим сприяють виділенню жовчі в кишечник). Такий підхід обумовлений тим, що у багатьох хворих на хронічний безкам'яний холецистит в фазі зворотного розвитку запального процесу спостерігається розтягнення жовчного міхура з підвищенням тонусу сфінктера Люткенса, що і призводить до застою жовчі в жовчному міхурі. До холекінетикам відноситься сорбітол 10% розчин по 50-100 мл 2-3 рази на день за 30 хв до їди протягом 1-2 міс, сульфат магнію 25% розчин по 1 столовій ложці натщесерце протягом 10 днів, карловарская сіль по 1 чайній ложці на склянку води за 30 хв до їди.
Курс лікування жовчогінними засобами після загострення хронічного холециститу становить 10-30 днів в залежності від одержуваного ефекту. Після такої терапії залишкові явища загострення ліквідуються.
У фазі стихає загострення хронічного холециститу на область правого підребер'я рекомендують грілку, гарячі припарки з вівса або лляного насіння, аплікації парафіну *, озокериту, торфу, призначають диатермию, индуктотермию.
Хворим з холестеринів камінням проводять лікарський розчинення каменів за допомогою препаратів хенодезоксихолевої (хенофальк) і урсодезоксихолевої кислот (урсофальк *). Урсофальк * призначають протягом декількох місяців в добовій дозі від 10 мг / кг до 12-15 мг / кг (по 2-5 капсул або 10-25 мг суспензії відповідно). Хенофальк всередину перед сном, не розжовуючи по 15 мг / кг на добу, курс від 3 місяців до 2 років. Лікарська розчинення каменів можна проводити, якщо діаметр каменів не більше 10-15 мм, жовчний міхур наповнений камінням не більше ніж на 1/3, збережені функція жовчного міхура і прохідність загального і міхура проток.
Два-три рази на тиждень хворим при наявності гипотонической дискінезії проводиться лікувальна дуоденальне зондування або тюбаж без зонда з сульфатом магнію по 1/2 столової ложки на 0,5 склянки води або з мінеральною водою. Сульфат магнезію не застосовують за гиперкинетической дискінезії.
Лікувальна дуоденальне зондування показано при відсутності каменів в жовчному міхурі.
Прибескаменном холециститах іноді доводиться вдаватися до операції, що показано:
• при наполегливому перебігу захворювання із збереженою функцією жовчного міхура, але наявними спайками, деформацією, перихолецистити;
• при «відключенні» жовчного міхура або різко деформованому міхурі навіть при відсутності різких болів;
• в разі приєднання важко піддається терапії хронічного панкреатиту, холангіту.
У фазі ремісії лікування включає дотримання дієти, прийом жовчогінних препаратів, заняття ЛФК (ранкова гімнастика і дозована ходьба), прийом мінералізованих лужних вод, санаторно-курортне лікування на бальнеологічних курортах з мінеральними водами.
При нечастих загостреннях прогноз задовільний. Він значно погіршується при частих загостреннях з ознаками активності запального процесу, вираженому больовому синдромі і розвитку реактивного панкреатиту.
З профілактичною метою рекомендують раціональне харчування, активний спосіб життя, фізичну культуру. Необхідне своєчасне і раціональне лікування гострого холециститу, захворювань травного тракту, осередкової інфекції, інтоксикацій, алергій, невротичних і обмінних порушень.