Гіперплазія сальних залоз - про необхідність видалення і методах лікування дефекту
Гіперплазія сальних залоз - це поширене доброякісне стан у людей середнього та похилого віку. Вогнища можуть бути поодинокими або множинними, локалізуючись на обличчі вони виглядають як жовтуваті м'які невеликі освіти, особливо часто розташовані на носі, щоках і на лобі.
Також уражаються груди, ареоли, слизова оболонка щік, мошонка, крайня плоть і вульва. Серед рідко зустрічаються варіантів відзначають гігантські, лінійні, дифузні і сімейні форми.
Етіологія і патогенез

Сальні залози знаходяться на всій поверхні шкіри, за винятком долонь і підошов. Вони пов'язані з волосяними фолікулами, рідше відкриваються безпосередньо на поверхню епітелію, в тому числі на губах, слизовій щік, статевих органів, сосків і вік. Найбільші в найбільшій кількості розташовані на обличчі, грудях, верхній частині спини.
Утворені вони часточками, що відкриваються в вивідний проток. Життєвий цикл себоцітов (клітини, що виробляє шкірне сало) починається на периферії в швидко що діляться шарі. Потім клітини дозрівають, накопичують все більше жирів і мігрують до центрального вивідного протоку. Тут зрілі себоцітов розпадаються і виділяють жир. Цей процес займає близько 1 місяця.
Сальні залози дуже чутливі до дії чоловічих гормонів андрогенів. Хоча їх кількість практично не змінюється протягом життя людини, їх розмір і активність різні в залежності від віку та рівня гормонів в крові. Найбільш чутливі до гормонального балансу клітини на шкірі обличчя і волосистої частини голови.
Після максимального розвитку у віці 20-30 років себоцітов починають розмножуватися і виділяти жир все повільніше. Це призводить до скупчення клітин в гирлах волосяних фолікулів. Тому причини гіперплазії сальних залоз нерідко фізіологічні, пов'язані з віковим зниженням рівня статевих гормонів.
Патологія також буває пов'язана із застосуванням препарат Циклоспорин А у пацієнтів, які перенесли трансплантацію органу. Механізм такого явища не ясний. Є дані дослідження пацієнтів, які перенесли трансплантацію нирки. Вони показують, що поява гіперплазії сальних залоз у таких хворих в 46% випадків вказує на немеланомного рак шкіри.
У деяких випадках є спадкова схильність до захворювання. Воно починається в період статевого дозрівання, протікає з великою кількістю вогнищ ураження і з віком тільки прогресує.
Гіперплазія сальних залоз НЕ малігнізується, проте вона входить в так званий синдром Мюїр-Торре. Це рідкісне генетичне захворювання, що супроводжується раком товстої кишки, кератоакантомой і аденомою сальних залоз, а також онкогематологічними процесами. Однак ізольована гіперплазія не є передвісником синдрому Мюїр-Торре або раку кишечника.
Патологічний стан не пов'язана з наявністю будь-якого вірусу або бактерії в шкірі, тому воно не заразно.
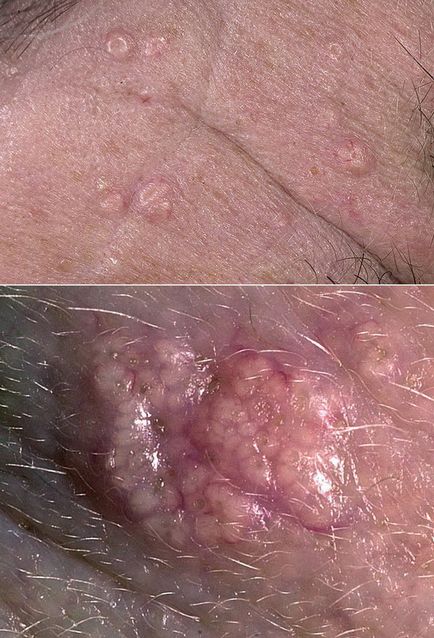
Пацієнти звертаються до лікаря через косметичного дефекту або боязні раку шкіри. Патологія не супроводжується неприємними відчуттями. Поразка виглядає як м'яке жовтувате освіту з гладкою або злегка нерівною поверхнею. На обличчі може бути один або кілька вогнищ. Іноді вони травмуються при голінні, червоніють, кровоточать. Розмір таких папул - від 2 до 9 мм. У їх центрі є вдавлення, всередині якого буває видно маленький кульку шкірного сала. Одиночний патологічний елемент часто називається аденомою.
Іноді папули можуть супроводжуватися телеангіоектазії, як при базально-клітинної карциноми. Як відрізнити гіперплазію сальної залози від раку в цьому випадку? Лікарі використовують дерматоскопію - простий і атравматичний метод дослідження шкіри.
Нерідко пацієнти з таким захворюванням скаржаться на вугровий висип і сухість волосся. Ці прояви вимагають додаткового лікування.
Діагностика і диференційний діагноз
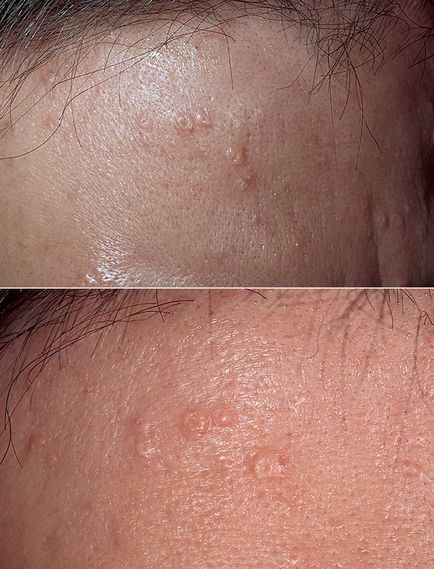
При виявленні збільшеної сальної залози необхідно диференціювати її гіперплазію і інші захворювання:
Точно відрізнити ці захворювання може тільки лікар-дерматолог. Для виключення раку шкіри використовується біопсія.
У клінічно ясних випадках додаткове обстеження не призначається.
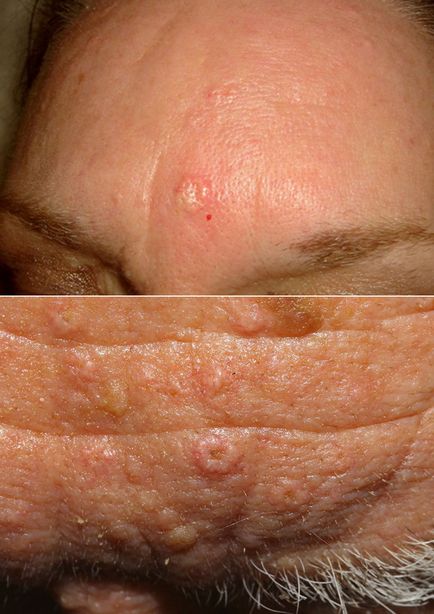
Ця патологія абсолютно безпечна. Лікування гіперплазії сальних залоз проводять лише при косметичному дефекті, постійної травматизації або подразненні шкіри. Зазвичай їх видаляють, однак вогнища схильні до рецидиву і рубцювання.
Видалення дефекту проводиться такими способами:
- фотодинамічна терапія в поєднанні із застосуванням 5-аминолевулиновой кислоти, що дозволяє усунути поразку за допомогою звичайного світла, необхідно 3-4 процедури, які найбільш ефективні при множинних осередках;
- кріотерапія - заморожування вогнища за допомогою рідкого азоту, після чого залишається невелика скоринка, відділяється через кілька днів, перевага такого методу - практично повна безболісність;
- електрокоагуляція;
- обробка хімічними препаратами, наприклад, трихлороцтової кислотою;
- висічення скальпелем.
Одне з найбільш поширених втручань при цій патології - електрокоагуляція. Процедура проводиться під місцевою анестезією і є припікання залози нагрітим металевим електродом. Вона триває близько 15 хвилин і дозволяє повністю видалити патологічний осередок. На місці коагуляції утворюється невелика скоринка, яка самостійно відділяється через 2 тижні.
Часто використовується лікування гіперплазії сальних залоз лазером: аргоновим, вуглекислим або імпульсним. Лазерний вплив так само ефективно, як і електрокоагуляція, але менш болісно і рідше супроводжується утворенням рубців. Процедура виконується під місцевою анестезією і триває 30 хвилин. Її значному поширенню перешкоджає висока вартість обладнання і необхідність додаткового навчання персоналу. Після лазерної дії протягом 10 днів шкіра повністю відновлюється.
Після механічного видалення можлива тимчасова гіперпігментація шкіри або утворення невеликого рубця.
Відносні протипоказання для видалення за допомогою фізичних методів:
- онкологічне захворювання;
- декомпенсований цукровий діабет;
- підвищення артеріального тиску вище 180/100 мм Hg;
- симптоми тиреотоксикозу;
- важкі порушення ритму серця (часта шлуночкова екстрасистолія, тахісістоліческаяформа фібриляції передсердь та інші);
- стенокардія напруження III-IV ФК;
- хвороби крові з геморагічним синдромом і кровотечею;
- активна форма туберкульозу;
- психічні розлади.
медикаментозна терапія
Медикаментозне лікування гіперплазії сальних залоз менш ефективно. Застосовуються препарати изотретиноина для прийому всередину протягом 2-6 тижнів. Після завершення такого курсу висипання часто рецидивують. Ці ліки повинні бути призначені тільки фахівцем з урахуванням всіх протипоказань і обмежень.
Мазі і креми з ретиноїдами вважаються менш ефективними, але більш безпечними засобами. Один із сучасних препаратів цієї групи - гель і крем Діфферін. Він розроблений для лікування вугрового висипу і містить синтетичний ретиноїди адапален. Це засіб діє на процеси поверхневого зроговіння епідермісу, запобігаючи закупорку вивідних проток сальних залоз омертвілими клітинами. Крім того, він володіє і протизапальною дією. Однак Діфферін і інші ретиноїди не регулюють роботу самих сальних залоз, тому не усувають причину патології.
Діфферін наносять на чисту шкіру 1 раз в день (на ніч), ефект стає виражений через 3 місяці регулярного застосування. Він протипоказаний вагітним і годуючим жінкам. З побічних ефектів можна відзначити лущення і почервоніння шкіри. Цей препарат найкраще використовувати після видалення сальної залози для профілактики повторних уражень.
При розвитку запалення або подразнення шкіри додатково призначаються антимікробні лікарські препарати для зовнішнього застосування, наприклад, гель Метрогіл. Він добре бореться з патогенними мікроорганізмами і запобігає запалення. Наносять гель на шкіру двічі на день протягом 3 місяців. Побічні ефекти спостерігаються дуже рідко і включають роздратування і висип.
Народні засоби
Одне з найпопулярніших засобів для позбавлення від гіперплазії сальних залоз на голові або будь-якому іншому ділянці тіла - яблучний оцет. Він нормалізує кислотність поверхневого шару шкіри і регулює роботу сальних залоз. Яблучний оцет розчиняє жирові відкладення в вивідних протоках і запобігає їх повторній появі.
Для посилення ефекту ця речовина можна змішати з маслом перцевої м'яти і використовувати як тонік. Обробляти особа потрібно за допомогою ватного диска 2 рази в день. Через тиждень прояви патології повинні значно зменшитися. Якщо ж цього не сталося, слід звернутися до дерматолога.
Ефірна олія перцевої м'яти має антисептичну і протизапальну дію, що допомагає в лікуванні патологічного стану. Воно усуває надлишки шкірного жиру і відновлює нормальну активність себоцітов. Замість масла можна використовувати сік, вичавлений з листя цієї рослини. Обробляти шкіру маслом або соком м'яти потрібно на ніч.
Відмінно діє і ефірне масло лимона. Це потужний антисептик, що володіє і в'язким дією. Нанесення декількох крапель ефірного масла лимона на вогнище ураження допоможе шкірі відновитися, а регулярне застосування запобіжить рецидив захворювання. Додатковою перевагою є зволоження і зняття ознак запалення. Як і у випадку з м'ятою, замість ефірного масла можна використовувати свіжовичавлений лимонний сік.