Гіперплазія сальних залоз 1
Гіперплазія сальних залоз. Діагностика і лікування
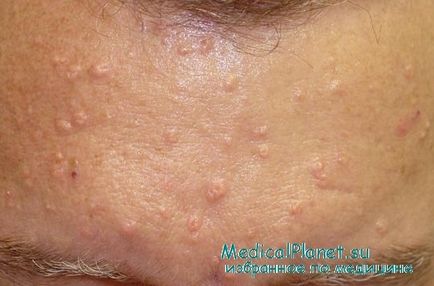
Гіперплазія сальних залоз виглядає як жовті вдавлені папули з телеангіоектазіями на їх поверхні, розташовані на обличчі у людей середнього віку. Виникає в результаті доброякісної проліферації сальних залоз. Іноді вогнища помилково приймають за базальноклеточую карциному.
Епідеміологія гіперплазії сальних залоз.
- Частота: зустрічається дуже часто.
- Вік: зазвичай у осіб середнього віку і літніх, але може з'являтися і у молодих людей.
- Пол: однаково поширена серед чоловіків і жінок.
- Раса: частіше зустрічається у європеоїдів.
- Провокуючі фактори: рідкісний сприяючих чинників - трансплантація органів.
Гістологія гіпереплазіі сальних залоз
Підвищена кількість зрілих часточок сальних залоз, розташованих групами навколо вивідної протоки в верхньому шарі дерми. Залози розташовані тісніше, ніж в нормі.
На обличчі є поодинокі або множинні жовті вдавлені папули розміром 1-3 мм з телеангіоектазіями на їх поверхні. Найбільш часта локалізація: лоб, щоки і ніс. Іноді зустрічаються в області ареоли.
Іноді замість гіперплазії сальних залоз помилково приймають за базальноклеточую карциному.
Аналізи при гіперплазії сальних залоз не показані. При підозрі на Базальноклітинний карциному потрібно біопсія шкіри.
Перебіг гіперплазії сальних залоз доброякісне, але без лікування гіперплазія не береться регресу і не дозволяється.
При розмові з пацієнтами слід зібрати відомості про кровоточивості патологічних вогнищ.
Медичних показань для лікування гіперплазії сальних залоз не існує. Однак найчастіше люди сильно стурбовані її появою і звертаються З проханням про видалення, особливо у випадках їх множинного характеру. Лікування включає пероральний прийом медикаментів, деструктивну, лазерну і фотодинамічної терапії. Кожен з цих методів має свої побічні ефекти і певний ризик рецидиву.
Лікування гіперплазії сальних залоз
Способи деструкції гіперплазованих сальних залоз.
• Швидкими і недорогими засобами лікування є «легка» кріотерапія і електрокоагуляція.
• Інший спосіб - хірургічне видалення, яке залишає рубці.
Пероральні кошти при гіперплазії сальних залоз.
• За наявними публікаціями ізотретиноїн (1 мг / кг) був ефективний в одному невеликому клінічному дослідженні у трьох пацієнтів при застосуванні протягом 6 тижнів.
• Безперервне поліпшення спостерігали при подальшому місцевому застосуванні третіноіна або прийомі изотретиноина в низьких дозах.
• Слід розглядати як додаткове лікування.
Лазерна терапія при гіперплазії сальних залоз
• За наявними публікаціями при гіперплазії сальних залоз ефективний імпульсний лазер на барвниках (ІЛК) (585 нм).
- Успішних результатів досягають за допомогою 3 підсумовуваних 5-міліметрових імпульсів при інтенсивності 7-7,5 Дж / см2.
- Більшість вогнищ стають більш плоскими, скорочуються або зникають.
- 7% вогнищ зникають повністю.
- В одному дослідженні у двох пацієнтів досягли зникнення вогнищ за допомогою ИЛК з параметрами 585 нм, 6,5-8 Дж / см2 і шириною імпульсу 300-450 мкс. Було проведено 2 3 процедури.
• Ефективність діодного лазера (1450 нм) вивчали на 10 пацієнтах з гіперплазією сальних залоз.
- У кожного пацієнта провели від 1 до 5 процедур.
- Використовували інтенсивність від 16 до 17 Дж / см2, тривалість динамічного охолодження - 30-40 мс.
- В результаті 2-3 процедур з такими параметрами 84% вогнищ зменшилися в розмірах більш ніж на 50%. а 70% вогнищ зменшилися більш ніж на 75%. Пацієнти і лікар були задоволені результатами лікування.
Побічні ефекти: в одному випадку утворився один атрофічний рубець, ще в одному випадку спостерігалася гіперпігментація.
• аблатівная процедура за допомогою EnYAG лазера теж зменшує гіперплазію сальних залоз.
• При комбінованому лікуванні за допомогою фотодинамічної терапії з 5 аминолевулиновой кислотою і ИЛК (595 нм) поліпшення було більш вираженим, ніж при використанні тільки ИЛК.
- Лікування проводили з інтервалом 1-6 тижнів. При використанні обох методів результати були достовірно краще, ніж в контролі. Про віддалені результати відомостей немає.
- Побічні ефекти: легка тимчасова почервоніння, набряк і скоринки.
• Пацієнти повинні бути проінформовані про те, що повного лікування домогтися важко і що можливі рецидиви.
• Деструктивні методики (кріотерапія і електроіссеченіе), якщо проводяться занадто агресивно, можуть супроводжуватися зміною пігментації і навіть появою рубців. Рецидиви - звичайне явище.
• Локальна ексцизія залишає рубець.
• Пероральний прийом ізотретиноїну є альтернативним методом, але він не такий ефективний, як інші способи лікування. При цьому є ризик розвитку значних побічних ефектів: тератогенности, сухості шкіри і слизових, підвищення рівня тригліцеридів і холестерину, дифузного гіперостозу скелета, порушення функцій печінки, зниження нічного зору, появи псевдопухлини головного мозку, лейкопенії, депресії і суїцидальних ідей. Місцеве застосування третіноіна викликає роздратування шкіри.
• Лазерна терапія повинна застосовуватися з обережністю, особливо у осіб з темною шкірою, внаслідок ризику розвитку гіперпігментації. Як вже зазначалося вище, можуть утворитися рубці, почервоніння, набряк і скоринки. Нерідкі рецидиви.