Аутоіммунна тромбоцитопенія, trombanet
Аутоіммунна тромбоцитопенія: причини, особливості клініки та способи корекції патології
Аутоіммунна тромбоцитопенія, інакше - хвороба Верльгофа, передбачає зменшення часу життя кров'яних пластинок (тромбоцитів), а також їх посилене руйнування під впливом специфічних антитіл.
З усіх різновидів тромбоцитопеній аутоиммунная є найбільш поширеною. Ця патологія частіше зустрічається у молодих жінок, для неї характерно тривале індолентних перебіг.
Етіопатогенез аутоімунної тромбоцитопенії
Запуск утворення аутоантитіл до тромбоцитів може бути спровокований наступними факторами:
- вірусні інфекції (збудники - цитомегаловірус. вірус грипу, вітряної віспи, краснухи, Епштейна-Барра);
- бактеріальні інфекції;
- введення вакцин;
- застосування деяких лікарських препаратів (нестероїдні протизапальні засоби, саліцилати, гепарин, антибіотичні засоби);
- надлишкове дію сонячного випромінювання;
- переохолодження;
- травмування;
- оперативні втручання;
- надмірні фізичні і психоемоційні навантаження.
Якщо у пацієнта є генетична схильність до якісної неповноцінності тромбоцитів (аутосомно-домінантне успадкування), то дія одного або декількох перерахованих вище факторів може спровокувати аутоіммунну тромбоцитопению.
Аутоантитіла, дія яких спрямована проти тромбоцитів, виробляються плазмоцитами і лімфоцитами в селезінці. Найчастіше антитіла є імуноглобулінами G, рідше - А, іноді вони належать до обох класів.
Патогенез тромбоцитопенії передбачає зв'язування аутоантитіл з антигенними молекулами, які локалізовані на мембрані тромбоцитів.
Освіта подібних структур провокує скорочення періоду життя тромботичних клітин (воно скорочується до 3 діб замість звичайних 10).
Тромбоцити, які з'єднані з молекулами аутоантитіл, видаляються з судин за допомогою фагоцитарних клітин селезінки.
Можна сказати, що селезінка має визначальне значення в процесі патогенезу захворювання, оскільки в ній відбувається утворення аутоантитіл і деструкція сенсибілізованих тромботичних клітин.
У рідкісних випадках відзначається утворення аутореактівних Т-лімфоцитів, чиє дія спрямована проти власних тромбоцитів.
Через більш короткого часу існування тромбоцитів відбувається стимуляція тромбоцітопоеза.
З цієї причини в кістковому мозку зростає число мегакаріоцитів. У найбільш важких ситуаціях антитіла виробляються і до цих клітин, через що розвивається мегакаріоцітарном аплазія.
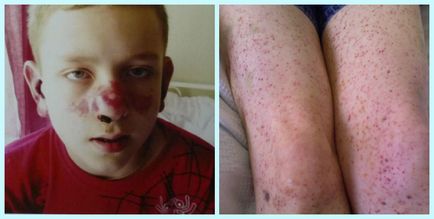
Особливості клінічної картини
Аутоіммунна тромбоцитопенія відрізняється прихованим початком. Поступово, у міру прогресування патології, починають проявлятися клінічні симптоми.
геморагічний синдром
Передбачає підшкірні крововиливи, носові кровотечі, менорагії у жінок. Крововиливи під шкірою утворюються без будь-яких зовнішніх причин, рідше - після ударів.
Найчастіше крововиливи мають форму екхімозів або петехій, а найбільш поширена їх локалізація - кінцівки. Якщо екхімозів досить багато, характерний зовнішній вигляд шкіри за типом "шкури леопарда".
Типовою ознакою патологія є також крововиливи за місцем ін'єкцій. Рідше зустрічаються крововиливи в області кон'юнктиви, губ, на обличчі.
Якщо починають з'являтися такі геморагії, то це говорить про підвищення ризику крововиливів в мозок.
Варто відзначити, що крововиливи, що виникають при видаленні зуба, тривають від кількох годин до кількох діб.
Під час об'єктивного лікарського обстеження діагноз підтверджується позитивним результатом проб на ламкість капілярів (проба джгута, проба щипка).
супутні симптоми
Аутоіммунна тромбоцитопенія характеризується і іншими симптомами, поява яких пояснюється анемічним синдромом (стомлюваність, слабкість, частий пульс).
Виразність такої симптоматики визначається ступенем тяжкості анемічного процесу.
Відмітною ознакою тромбоцитопенії аутоімунного характеру, на відміну від симптоматичних, є відсутність підвищення розмірів лімфовузлів, селезінки і печінки.
Для патології характерний хвилеподібний перебіг, що включає періоди ремісій і загострень. Під час ремісій може спостерігатися нормалізація кількості тромбоцитів.
У ряді клінічних випадків хвороба скомпенсирована і проявляється тільки в результаті дії факторів провокації (найчастіше при розвитку інфекції).
Наслідки тромбоцитопенії. особливо при відсутності коректної терапії, можуть бути вельми серйозними. Найважчими з них є крововиливи в сітківку, що провокують втрату зору, а також крововиливи в мозок.
Таким чином, аутоімунна тромбоцитопенія, наслідки якої так виражені, потребує своєчасній діагностиці і правильному лікуванні.
діагностика патології
При постановці діагнозу лікар орієнтується на особливості клінічної картини, а також на дані лабораторних досліджень. Важливо звертати увагу на:
Диференціальна діагностика передбачає виключення симптоматичних тромбоцитопеній, які виникають при лікарських алергіях, онкологічних процесах, синдромі гиперсплении.
Крім описаної вище аутоиммуной тромбоцитопенії зустрічаються і інші різновиди тромбоцитопенії:
тактика терапії
Патогенетичне лікування аутоімунної тромбоцитопенії передбачає три важливих етапи:
Необхідність в кожному з етапів, а також особливості схеми лікування в конкретному клінічному випадку визначає лікар.
Як засоби симптоматичної терапії призначають гемостатики (місцевого і загального дії). До них відносяться: дицинон, амінокапронова кислота, аскорутин та інші медикаменти.
Аутоіммунна тромбоцитопенія у вагітних жінок може призводити до мимовільних викиднів, тому важливо постійно спостерігатися у лікаря і дотримуватися всі його розпорядження.
Для корекції стану при виношуванні дитини фахівець призначає глюкокортикостероїдні препарати і імуноглобулін. Вкрай рідко і за життєвими показаннями проводиться спленектомія.