Амніоцентез підготовка і проведення, коли призначається, можливі ускладнення
Амніоцентез - один з методів пренатальної (допологової) діагностики захворювань майбутньої дитини. Цей термін утворено від двох грецьких слів - «amnion» (плодова оболонка) і «kentesis» (проколювання). Під час цієї процедури проводиться прокол черевної стінки, матки, оболонок плода, і паркан через отриманий отвір амніотичної рідини, тобто пункція порожнини плодового міхура. В отриманій рідини містяться клітини амніону (плодових оболонок) і плода, слущить в процесі їх життєдіяльності. Ці клітини і рідина в подальшому вивчаються, визначаються генетичні і хімічні характеристики отриманого матеріалу.
Цей метод використовується в клінічній практиці починаючи з 70-х років минулого століття. Найчастіше він призначається після огляду лікарем-фахівцем з медичної генетики.
Як проводиться амніоцентез
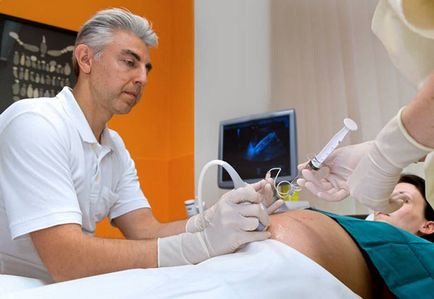
На якому терміні роблять амніоцентез?
Це залежить від цілей цієї процедури. Маніпуляцію роблять, починаючи з 11 тижня вагітності і аж до пологів. Звичайні терміни проведення обстеження - на 15-18 тижні. Лише у випадках високу ймовірність генетичних аномалій процедуру проводять на ранніх термінах, починаючи з 7 тижнів. Це робиться для того, щоб вчасно перервати таку вагітність, зменшивши фізичну і психічну травму для жінки.
Прокол здійснюють через передню черевну стінку під контролем ультразвукового дослідження, щоб не пошкодити плаценту і плід. Доступ через піхву використовується значно рідше, лише при неможливості трансабдоминального доступу. При цьому проводиться пункція через передній звід піхви.
Як підготуватися?
Перш за все, не потрібно переживати і боятися амнііоцентеза. Варто поставитися до неї як до звичайного візиту в жіночу консультацію. Слід як зазвичай харчуватися, вести звичайний спосіб життя, не перевтомлюватися.
Якщо при видачі направлення спеціально не було обумовлено, наповнювати сечовий міхур не потрібно. Зазвичай вагітних при терміні до 20 тижнів наперед просять перед процедурою випити дві склянки води. На більш пізніх етапах в прийомі рідини необхідності немає.
Прокол передньої черевної стінки проводиться після обробки області пункції антисептичним засобом і місцевої анестезії розчином новокаїну. Маніпуляція безболісна, але може супроводжуватися деякими неприємними відчуттями - палінням в області анестезії, скороченням м'язів матки у відповідь на проникнення голки. У багатьох пацієнток маніпуляція не супроводжується якимись турбують ознаками. Обстеження проводиться амбулаторно, займає кілька хвилин. Під час пункції отримують від 3 до 30 мл амніотичної рідини.
Голку намагаються ввести таким чином, щоб не зачепити плаценту, минаючи петлі пуповини. Якщо прокол плаценти неминучий, для цього вибирають найтонше її місце. Вводиться голка діаметром 1,8-2,2 мм, всередині якої знаходиться мандрен - металевий стрижень, що закриває внутрішній просвіт голки. Часто застосовується спеціальний пункційний адаптер, зафіксований на ультразвуковому датчику. Це дозволяє чітко бачити напрямок руху інструменту. Після введення голки мандрен видаляють, приєднують шприц і проводять забір амніотичної рідини. Після від'єднання шприца знову вводять мандрен і видаляють голку.
Якщо проводиться амніоредукція (зменшення обсягу плодового міхура при багатоводді), то видаляють зайву навколоплідної рідини. Процес проводиться під постійним ультразвуковим контролем. При необхідності перед витяганням голки через неї в порожнину амніону вводять лікарські препарати.
після маніпуляції
Після амніоцентезу лікар оцінює стан матері та дитини, прослуховує серцебиття плода. При необхідності вводять лікарські препарати, наприклад, антибіотики або препарати, що запобігають кровотеча. Після маніпуляції пацієнтка може покинути лікувальний заклад.
Практично у кожної працюючої вагітної виникає питання про те, чи дають лікарняний при проведенні амніоцентезу? Ні, не дають, так як жінка не втрачає працездатність. Проте після процедури можуть з'явитися тягнуть болі внизу живота. При їх посиленні слід звернутися до лікаря. Необхідна медична допомога у випадках почервоніння або нагноєння ранки після пункції, підвищення температури тіла, появи спастичних болів у животі або кров'яних виділень із статевих шляхів. При незначному подтекании навколоплідних вод з ранки можна поспостерігати за своїм станом. Якщо через день після процедури рідина буде все ще з'являтися, краще сходити на прийом до свого гінеколога.
Після проведення цієї маніпуляції бажано не напружуватися, перебувати в спокійних умовах. Якщо жінка працює, по можливості слід відпроситися з роботи або взяти відгул на 1-2 дня. Строгий постільний режим не потрібно. Бажано стежити за харчуванням, уникати запорів і здуття живота.
Амніоцентез дозволяє з 100% вірогідністю підтвердити наявність хромосомних і інших вроджених захворювань у дитини, оскільки з отриманих клітин досліджується саме генетичний матеріал.
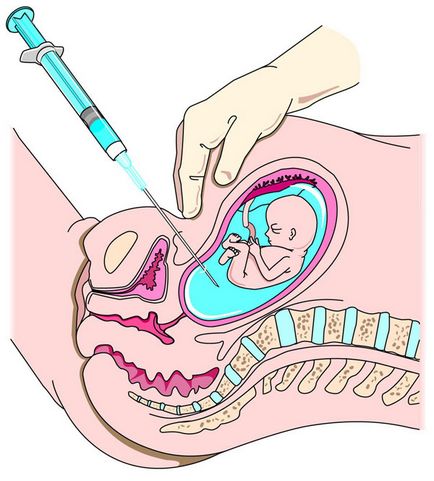
Навіщо призначають амніоцентез
Показання для проведення:
- діагностика різних хвороб і станів плода;
- видалення надлишку навколоплідних вод при багатоводді;
- необхідність введення спеціальних засобів з метою переривання вагітності;
- внутрішньоутробне лікування плода, в тому числі хірургічне.
Головна мета процедури - діагностична. Основна увага при діагностиці приділяється клітинам. Їх можна культивувати, тобто розмножувати на поживних середовищах, і потім вивчати за допомогою біохімічних і цитогенетичних методів. Це досить трудомістка і дорога методика. Молекулярно-генетичну діагностику проводять без культивування клітин.
За допомогою амніоцентезу можна визначити:
- хромосомні аномалії, перш за все синдром Дауна;
- більше 60 спадкових захворювань обміну речовин;
- несумісність матері і плоду по еритроцитарних антигенів;
- деякі вади розвитку нервової тканини, в тому числі незарощення нервової трубки і формування щілини хребта;
- зрілість тканини легенів плода;
- кисневе голодування (гіпоксію) плода.
Амніоцентез призначається в таких випадках:
- Ізосерологіческая несумісність крові плода і матері.
- Хронічна гіпоксія плода.
- Необхідність точного визначення статі дитини до пологів.
- Підозра на вроджені або спадкові захворювання плода.
- Підозра на внутрішньоутробну інфекцію.
- Вік жінки старше 35 років.
- Позитивні результати скринінг-тесту на альфа-фетопротеїн.
- Народження попередніх дітей з дефектами.
- Прийом під час вагітності лікарських препаратів з тератогенних властивостями, тобто згубно впливають на плід.
Робити чи ні амніоцентез, вирішує жінка після обговорення питання з лікуючим лікарем. Ця процедура безумовно показана, якщо в родині були випадки синдрому Дауна, гемофілії, м'язової дистрофії Дюшенна, таласемії, серповидно-клітинної анемії, фенілкетонурії та інших спадкових хвороб. Навіть якщо пацієнтка впевнена, що в разі підтвердження діагнозу вона все одно буде народжувати і виховувати дитину, інформація про його хвороби допоможе краще підготуватися до його народження.
Амніоцентез при негативному резус
Якщо вагітна належить до групи ризику по виникненню резус-конфлікту, в 26 тижнів вагітності їй виконують амніоцентез. Він проводиться у випадках, коли є високий титр антитіл або відзначається їх наростання. Одночасно враховуються ультразвукові ознаки гемолітичної хвороби плода.
Якщо у пацієнтки негативний резус-фактор, під час маніпуляції вона повинна отримати препарат Rh-імуноглобуліну.
Результати амніоцентеза допоможуть оцінити вираженість гемолітичної хвороби плода. З урахуванням їх лікарі вирішують, зберігати мул вагітність або готувати жінку до дострокового розродження.
ускладнення
Накопичено великий досвід проведення цієї діагностичної маніпуляції, і добре відомо, наскільки небезпечний амніоцентез. Ризик ускладнень не залежить від терміну вагітності і не перевищує 1%. Частота інфекційних ускладнень становить близько 0,1%, а передчасних пологів - 0,2-0,4%. При використанні ультразвукового контролю частота несприятливих наслідків мінімальна.
Можливі такі ускладнення:
- передчасне відійшли навколоплідних вод (при трансвагинальном доступі);
- підтікання навколоплідних вод протягом першого дня після втручання;
- пошкодження судин плода;
- травма кишечника або сечового міхура матері;
- хориоамнионит;
- розрив плодових оболонок;
- відшарування плаценти;
- передчасні пологи.
Практично єдине на сьогоднішній день протипоказання до процедури - загроза переривання вагітності. Природно, процедуру не проводять під час гострих гарячкових станів або при загостренні будь-якого хронічного захворювання.
Чи можна робити амніоцентез при гепатиті С, В, ВІЛ-інфекції або інших інфекційних захворюваннях матері?
Так можна. Ризик інфікування дитини таким чином мінімальний.
З обережністю проводиться процедура в таких випадках:
- аномалії розвитку матки;
- рубці після операцій;
- наявність великих міоматозних вузлів;
- розташування плаценти на передній маткової стінки;
- порушення згортання крові у матері.
Амніоцентез - інформативна і практично безпечна процедура, яка допомагає отримати незамінну діагностичну інформацію про стан здоров'я майбутньої дитини.